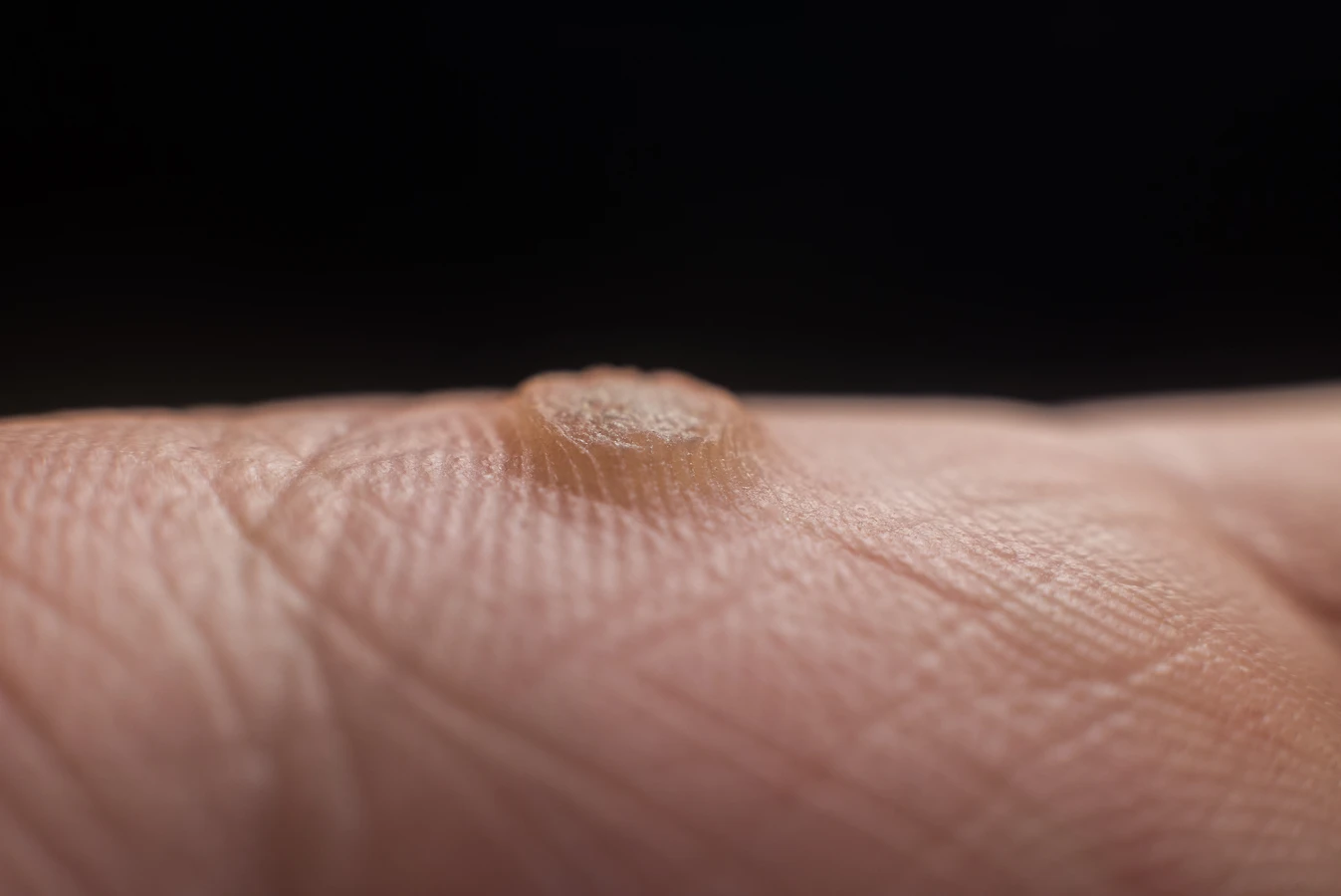
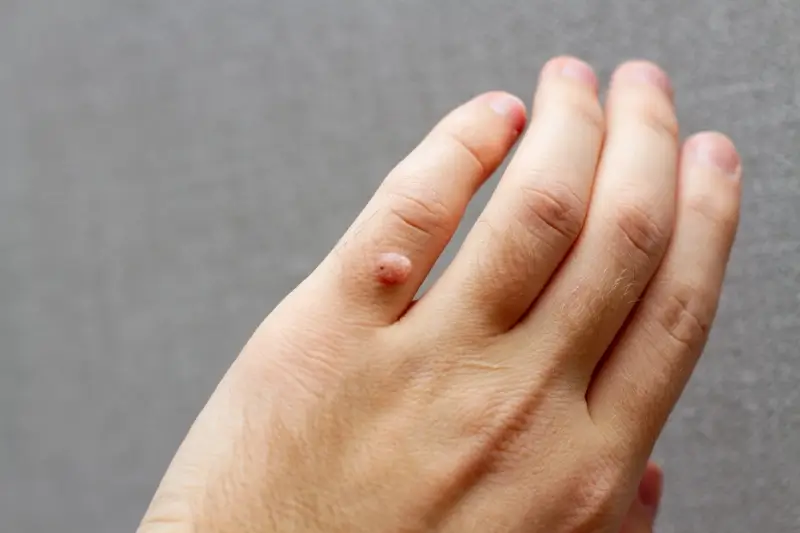
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest bardzo rozpowszechniony i może prowadzić do rozwoju różnych typów brodawek, w zależności od miejsca występowania i konkretnego szczepu wirusa. Zazwyczaj kurzajki pojawiają się na dłoniach i stopach, ale mogą wystąpić na każdej części ciała. Ich wygląd jest bardzo zróżnicowany – mogą być małe i gładkie, lub większe, z grudkowatą powierzchnią, często przypominającą kalafior. Kolor kurzajek może wahać się od cielistego, przez różowy, aż po ciemnobrązowy.
Zakażenie wirusem HPV, który jest przyczyną kurzajek, następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zakażonej lub z powierzchniami, na których wirus przetrwał. Szczególnie narażone są miejsca wilgotne i ciepłe, takie jak baseny, siłownie, szatnie czy prysznice publiczne. Mikrourazy skóry, nawet te niezauważalne gołym okiem, stanowią bramę dla wirusa. Warto zaznaczyć, że wirus HPV jest bardzo zaraźliwy, a jedna osoba może przenosić go na inne części swojego ciała lub na inne osoby. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być różny, od kilku tygodni do nawet kilku miesięcy.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą je przypominać, takich jak odciski, modzele czy znamiona. Odciski zazwyczaj pojawiają się w miejscach narażonych na ucisk i tarcie, są twarde i bolesne, a ich środek często jest przezroczysty. Modzele są większymi obszarami zrogowaciałej skóry. Znamiona barwnikowe, czyli pieprzyki, mają zazwyczaj regularny kształt i jednolitą barwę, choć niektóre mogą przybierać nietypowe formy. W razie wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie leczenie.
Jak rozprzestrzeniają się kurzajki i kto jest najbardziej narażony na infekcję
Rozprzestrzenianie się kurzajek, czyli brodawek, jest procesem ściśle związanym z aktywnością wirusa brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle oportunistyczny i łatwo przenosi się poprzez bezpośredni kontakt fizyczny. Dotknięcie skóry osoby zakażonej, nawet jeśli zmiany nie są widoczne, może wystarczyć do przeniesienia wirusa. Równie łatwo można zarazić się poprzez kontakt z przedmiotami, które miały styczność ze zmianami, takimi jak ręczniki, obuwie, czy nawet powierzchnie w miejscach publicznych. Szczególnie podatne na infekcję są miejsca o podwyższonej wilgotności i temperaturze, gdzie wirus HPV doskonale się rozwija.
Do miejsc szczególnie ryzykownych należą wspomniane wcześniej baseny, sauny, siłownie, a także wspólne prysznice i przebieralnie. Chodzenie boso w takich miejscach znacząco zwiększa prawdopodobieństwo zakażenia. Wirus może przetrwać na wilgotnych powierzchniach przez długi czas, czekając na „kandydatów” do infekcji. Osoby, które często doświadczają drobnych skaleczeń, zadrapań czy pęknięć skóry, mają otwartą drogę dla wirusa. Nawet niewielkie uszkodzenia naskórka, które łatwo przeoczyć, mogą stać się miejscem wniknięcia wirusa HPV.
Szczególną grupę ryzyka stanowią dzieci i młodzież. Ich układ odpornościowy jest w fazie rozwoju, co czyni ich bardziej podatnymi na infekcje wirusowe. Dodatkowo, dzieci często mają zwyczaj obgryzania paznokci lub wkładania rąk do ust, co ułatwia przenoszenie wirusa na inne obszary ciała. Osoby o osłabionej odporności, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy osoby przyjmujące leki immunosupresyjne, również znajdują się w grupie zwiększonego ryzyka. U nich infekcja może mieć cięższy przebieg i być trudniejsza do wyleczenia.
Często obserwuje się również tzw. autoinokulację, czyli samozakażanie. Osoba, która ma już kurzajkę, poprzez drapanie lub dotykanie zmiany, może przenieść wirusa na inne partie swojego ciała, powodując pojawienie się kolejnych brodawek. Jest to częsty problem, który wymaga szczególnej uwagi i higieny. Należy unikać drapania i dotykania istniejących kurzajek, a po kontakcie z nimi, dokładnie umyć ręce.
Różne rodzaje kurzajek i ich charakterystyczne objawy w zależności od lokalizacji
Kurzajki przybierają różne formy i lokalizują się w różnych miejscach na ciele, co wpływa na ich wygląd i towarzyszące objawy. Najczęściej spotykanym rodzajem są brodawki zwykłe, czyli te pojawiające się na palcach, dłoniach i stopach. Charakteryzują się one twardą, szorstką powierzchnią, często przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach. Na stopach często przyjmują formę brodawek podeszwowych, które są bolesne przy chodzeniu ze względu na nacisk ciała.
Brodawki płaskie zazwyczaj pojawiają się na twarzy, szyi, dłoniach i przedramionach. Są one mniejsze, bardziej spłaszczone i gładkie w dotyku niż brodawki zwykłe. Mogą mieć kolor cielisty, różowy lub lekko brązowawy. Czasami występują w większej liczbie, tworząc linie lub skupiska. Brodawki nitkowate, zwane również palczastymi, są cienkie, wydłużone i często pojawiają się w okolicach ust, nosa, na powiekach lub szyi. Mają one tendencję do szybkiego wzrostu i mogą być uciążliwe ze względu na swój wygląd.
Brodawki okołopaznokciowe, jak sama nazwa wskazuje, rozwijają się wokół paznokci u rąk i nóg. Mogą powodować ból, obrzęk i zapalenie wału paznokciowego, a także prowadzić do deformacji paznokcia. Są one trudne do leczenia i często nawracają. Brodawki mozaikowe to skupiska kilku brodawek podeszwowych, które tworzą większą, bolesną zmianę na stopie. Ich powierzchnia jest często szorstka i pokryta małymi czarnymi punktami, które są zatkanymi naczyniami krwionośnymi.
Warto również wspomnieć o brodawkach narządów płciowych, znanych jako kłykciny kończyste. Są one wywoływane przez inne typy wirusa HPV niż brodawki skórne i wymagają odrębnego leczenia. Pojawiają się na zewnętrznych narządach płciowych, w okolicach odbytu, a także wewnątrz pochwy i cewki moczowej. Mogą mieć różny kształt i rozmiar, od małych grudek po większe skupiska przypominające kalafior. Zakażenie tym typem HPV wiąże się z podwyższonym ryzykiem rozwoju raka szyjki macicy u kobiet i raka odbytu u obu płci.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek, a kiedy można spróbować leczyć je samodzielnie
Decyzja o samodzielnym leczeniu kurzajek czy wizycie u specjalisty zależy od wielu czynników, w tym od lokalizacji, wielkości i liczby zmian, a także od ogólnego stanu zdrowia pacjenta. W przypadku niewielkich, pojedynczych kurzajek, które nie powodują bólu ani dyskomfortu, można rozważyć metody domowe lub dostępne bez recepty preparaty. Należy jednak pamiętać, że skuteczność tych metod jest zmienna, a ryzyko nawrotu lub rozprzestrzenienia infekcji zawsze istnieje.
Istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie wskazana. Przede wszystkim, jeśli nie jesteś pewien, czy zmiana skórna to faktycznie kurzajka, a nie np. groźniejsza zmiana nowotworowa. Wszelkie wątpliwości diagnostyczne powinny skłonić do konsultacji lekarskiej. Szczególnie niepokojące powinny być kurzajki, które szybko rosną, zmieniają kolor, krwawią, są bolesne lub swędzą. W takich przypadkach konieczne jest wykluczenie innych schorzeń.
Osoby z cukrzycą, chorobami układu krążenia lub innymi schorzeniami, które wpływają na krążenie i gojenie się ran, powinny unikać samodzielnego leczenia i skonsultować się z lekarzem. Podobnie kobiety w ciąży i karmiące piersią powinny zachować szczególną ostrożność i zasięgnąć porady medycznej przed zastosowaniem jakichkolwiek preparatów. Dzieci, zwłaszcza małe, również powinny być pod stałą opieką lekarza w przypadku kurzajek, ze względu na ich wrażliwą skórę i niedojrzały układ odpornościowy.
Szczególną grupę pacjentów, którzy powinni niezwłocznie udać się do lekarza, stanowią osoby z osłabioną odpornością, np. po przeszczepach narządów, zakażone wirusem HIV, lub przyjmujące leki immunosupresyjne. U nich kurzajki mogą przyjmować nietypową postać, być trudne do leczenia i stanowić zagrożenie dla zdrowia. Również brodawki w okolicy narządów płciowych, na twarzy lub na błonach śluzowych wymagają interwencji lekarskiej. W tych przypadkach lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia, elektrokoagulacja, laseroterapia czy aplikacja silniejszych preparatów.
Popularne metody leczenia kurzajek dostępne bez recepty i w warunkach domowych
W aptekach dostępnych jest wiele preparatów do samodzielnego leczenia kurzajek, które bazują na różnych substancjach aktywnych. Jedną z najczęściej stosowanych metod jest kwas salicylowy. Jest on dostępny w formie płynów, żeli, plastrów czy maści. Kwas salicylowy działa keratolitycznie, czyli złuszczająco, stopniowo usuwając zrogowaciałą warstwę skóry, a wraz z nią wirusa. Preparaty te wymagają regularnego stosowania przez kilka tygodni, a przed aplikacją zaleca się zmiękczenie kurzajki w ciepłej wodzie i delikatne spiłowanie jej powierzchni pilniczkiem lub pumeksem.
Inną popularną metodą jest krioterapia, czyli zamrażanie kurzajki za pomocą specjalnych preparatów zawierających mieszaninę gazów (np. dwutlenek azotu i węgla). Preparat ten wywołuje kontrolowane odmrożenie tkanki, prowadząc do jej zniszczenia i odpadnięcia. Metoda ta jest stosunkowo szybka i skuteczna, ale może powodować chwilowy ból i dyskomfort. Należy ściśle przestrzegać instrukcji producenta, aby uniknąć uszkodzenia zdrowej skóry wokół kurzajki.
Domowe sposoby na kurzajki są liczne i często przekazywane z pokolenia na pokolenie. Jednym z popularnych metod jest okład z octu. Moczenie palca lub stopy z kurzajką w roztworze wody i octu (w proporcji 1:1 lub 2:1) przez kilkanaście minut dziennie przez dłuższy czas może przynieść efekty. Inne domowe metody obejmują stosowanie czosnku (jego sok działa antybakteryjnie i antywirusowo), soku z cytryny, czy nawet taśmy klejącej. Metoda z taśmą polega na zaklejeniu kurzajki na kilka dni, a następnie jej usunięciu i spiłowaniu. Uważa się, że brak dostępu powietrza i wilgoci może osłabić wirusa.
Warto podkreślić, że skuteczność domowych metod jest często kwestią indywidualną i nie zawsze potwierdzona naukowo. Mogą one działać w przypadku łagodnych infekcji, ale w przypadku uporczywych lub rozległych zmian mogą okazać się niewystarczające. Należy również pamiętać o ryzyku podrażnienia lub uszkodzenia zdrowej skóry podczas stosowania niektórych domowych sposobów, zwłaszcza tych o silnym działaniu drażniącym, jak np. czysty ocet czy czosnek.
Profesjonalne metody leczenia kurzajek oferowane przez lekarzy specjalistów
Gdy metody dostępne bez recepty okazują się nieskuteczne, lub gdy kurzajki są rozległe, bolesne, lub zlokalizowane w trudnodostępnych miejscach, konieczna staje się interwencja lekarza. Dermatolog dysponuje szerokim wachlarzem profesjonalnych metod leczenia, które są zazwyczaj bardziej skuteczne i szybsze od domowych sposobów. Jedną z najczęściej stosowanych w gabinetach lekarskich metod jest kriochirurgia, czyli głębokie zamrażanie brodawki ciekłym azotem. Zabieg ten jest bardziej radykalny niż krioterapia dostępna w aptekach, co zwiększa jego skuteczność, ale też może wiązać się z większym dyskomfortem i dłuższym okresem rekonwalescencji.
Inną skuteczną metodą jest elektrokoagulacja, czyli usuwanie kurzajki za pomocą prądu elektrycznego o wysokiej częstotliwości. Zabieg ten pozwala na precyzyjne usunięcie tkanki brodawki i jednoczesne zamknięcie naczyń krwionośnych, co minimalizuje ryzyko krwawienia i infekcji. Po zabiegu pozostaje niewielka rana, która goi się przez kilka dni. Laseroterapia to kolejna nowoczesna metoda, która wykorzystuje wiązkę lasera do odparowania tkanki kurzajki. Jest to metoda bardzo precyzyjna, minimalnie inwazyjna i zazwyczaj dobrze tolerowana przez pacjentów.
W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki. Dotyczy to zazwyczaj dużych, głęboko osadzonych lub nietypowych zmian. Zabieg ten wykonuje się w znieczuleniu miejscowym i wymaga założenia szwów, a pooperacyjna rekonwalescencja trwa zazwyczaj kilka dni do tygodnia. Po usunięciu chirurgicznym, tkanka brodawki może zostać wysłana do badania histopatologicznego, aby potwierdzić jej łagodny charakter.
Oprócz metod fizycznych, lekarz może również zastosować leczenie farmakologiczne. Dotyczy to przede wszystkim silniejszych preparatów zawierających kwasy (np. kwas trójchlorooctowy), które są aplikowane bezpośrednio na kurzajkę. W przypadkach szczególnie opornych na leczenie, lekarz może rozważyć zastosowanie leków o działaniu ogólnym lub immunomodulującym, które mają na celu pobudzenie układu odpornościowego do walki z wirusem HPV. Wybór metody leczenia zależy od indywidualnej oceny pacjenta i charakteru zmian skórnych.