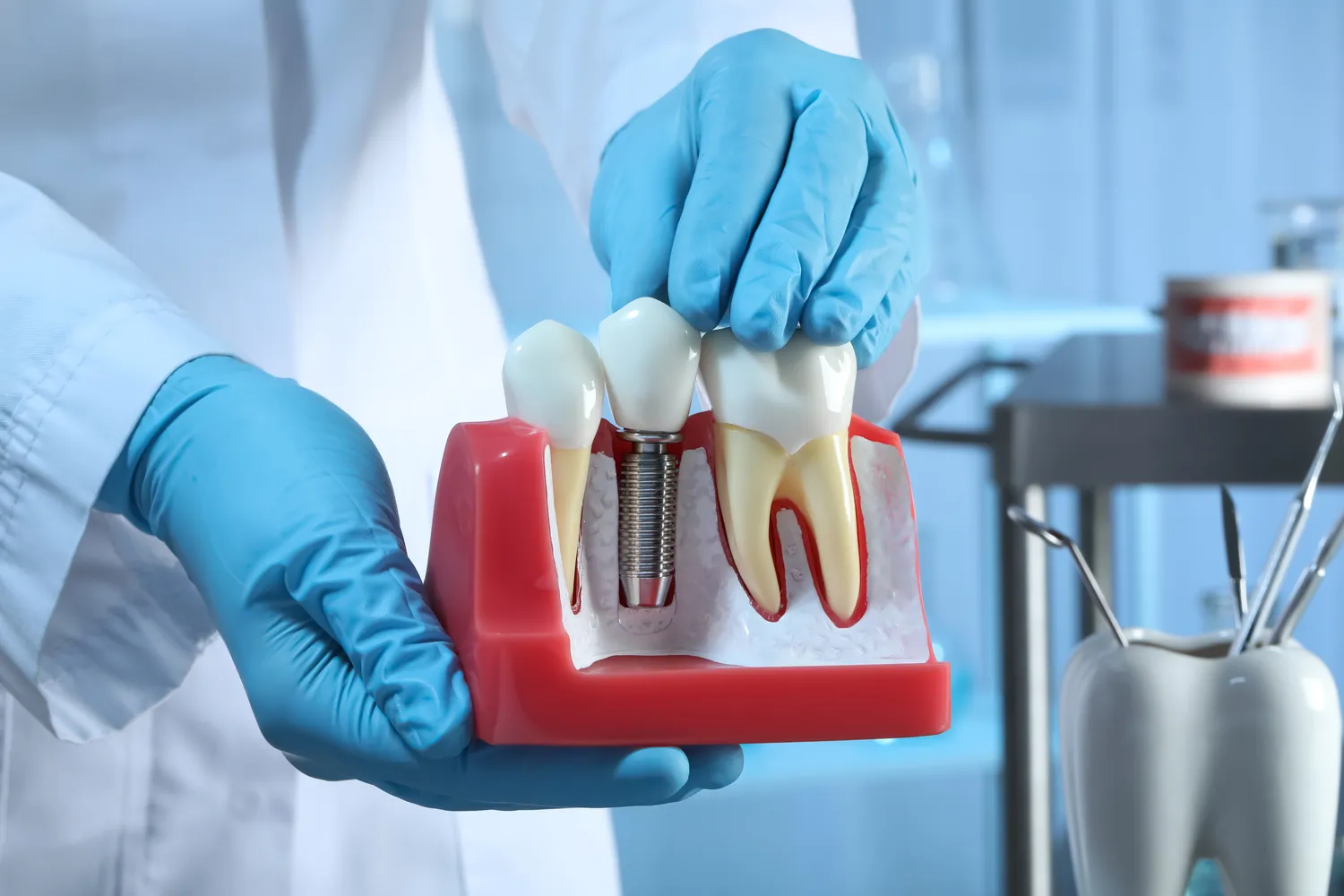
Implanty zębów stanowią rewolucyjne rozwiązanie w protetyce stomatologicznej, pozwalając na skuteczne odtworzenie brakujących zębów i przywrócenie pełnej funkcjonalności narządu żucia. Jednakże, jak każda procedura medyczna, również wszczepienie implantu wiąże się z pewnymi ograniczeniami i potencjalnymi przeciwwskazaniami. Zrozumienie tych czynników jest kluczowe dla zapewnienia bezpieczeństwa pacjenta oraz osiągnięcia optymalnych rezultatów leczenia. Nie każdy pacjent jest idealnym kandydatem do zabiegu implantacji, a decyzja o jego przeprowadzeniu powinna być poprzedzona szczegółową analizą stanu zdrowia, higieny jamy ustnej oraz indywidualnych cech anatomicznych.
Celem niniejszego artykułu jest przybliżenie czytelnikowi kompleksowego obrazu sytuacji, w których implanty zębów mogą nie być rekomendowane. Skupimy się na różnorodnych aspektach, od chorób ogólnoustrojowych, przez stan tkanki kostnej, po czynniki behawioralne. Pomoże to potencjalnym pacjentom w podjęciu świadomej decyzji i uniknięciu ewentualnych komplikacji. Zrozumienie tych przeciwwskazań jest nie tylko kwestią bezpieczeństwa, ale również efektywności długoterminowej uzupełnień protetycznych opartych na implantach.
Główne przeciwwskazania medyczne do wszczepienia implantów zębów
Przeciwwskazania medyczne do wszczepienia implantów zębów stanowią grupę czynników, które znacząco zwiększają ryzyko niepowodzenia zabiegu lub rozwoju poważnych powikłań. Wśród nich na pierwszy plan wysuwają się choroby ogólnoustrojowe, które mogą wpływać na proces gojenia, regenerację tkanki kostnej oraz ogólną zdolność organizmu do radzenia sobie z interwencją chirurgiczną. Cukrzyca, zwłaszcza niekontrolowana, jest jednym z najczęściej wymienianych schorzeń. Wysoki poziom glukozy we krwi może upośledzać funkcje immunologiczne, spowalniać procesy gojenia ran i zwiększać podatność na infekcje, co jest szczególnie niebezpieczne w kontekście wszczepów. Pacjenci z cukrzycą wymagają ścisłego nadzoru medycznego i stabilizacji poziomu cukru przed oraz po zabiegu.
Choroby sercowo-naczyniowe, takie jak niewydolność serca, przebyty zawał serca czy niekontrolowane nadciśnienie tętnicze, również mogą stanowić przeciwwskazanie. Stres związany z zabiegiem chirurgicznym oraz potencjalne reakcje na leki znieczulające mogą być obciążające dla układu krążenia. W takich przypadkach konieczna jest konsultacja z kardiologiem i ocena ryzyka. Ponadto, choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na układ odpornościowy i procesy regeneracyjne, zwiększając ryzyko odrzucenia implantu lub jego nieprawidłowego zrastania się z kością. Niewydolność nerek i wątroby, a także choroby nowotworowe i przebyte terapie onkologiczne (radioterapia, chemioterapia) znacząco obniżają zdolność organizmu do regeneracji i mogą prowadzić do powikłań. Immunosupresja, spowodowana leczeniem lub chorobą, jest również poważnym czynnikiem ryzyka.
Specyficzne choroby i stany zdrowia wpływające na powodzenie implantacji
Oprócz ogólnych schorzeń, istnieją również specyficzne choroby i stany zdrowia, które wymagają szczególnej uwagi przed podjęciem decyzji o implantacji. Osteoporoza, charakteryzująca się obniżoną gęstością mineralną kości, stanowi istotne wyzwanie. Osłabiona kość może nie zapewnić wystarczającej stabilizacji pierwotnej dla implantu, a proces osteointegracji (zrastania się implantu z kością) może być utrudniony. W przypadkach zaawansowanej osteoporozy lub przyjmowania leków z grupy bisfosfonianów, istnieje zwiększone ryzyko rozwoju martwicy kości szczęki, zwłaszcza w okolicy wszczepu. Wszyscy pacjenci przyjmujący bisfosfoniany, szczególnie dożylnie, powinni być poddani dokładnej ocenie ryzyka przez lekarza stomatologa i ortopedę.
Zaburzenia krzepnięcia krwi, takie jak hemofilia, również wymagają ostrożności. Wszczepienie implantu jest procedurą chirurgiczną, która wiąże się z ryzykiem krwawienia. U pacjentów z zaburzeniami krzepnięcia konieczne może być odpowiednie przygotowanie medyczne, w tym podanie czynników krzepnięcia, aby zminimalizować ryzyko nadmiernego krwawienia podczas i po zabiegu. Choroby przyzębia w stanie aktywnym, takie jak paradontoza, są kolejnym ważnym przeciwwskazaniem. Infekcja bakteryjna w obrębie dziąseł i kości otaczającej zęby stanowi poważne zagrożenie dla stabilności implantu. Przed wszczepieniem implantów konieczne jest doprowadzenie stanu przyzębia do normy, wyleczenie stanów zapalnych i zapewnienie pacjentowi doskonałej higieny jamy ustnej. Niewyleczone ogniska infekcji w organizmie, na przykład przewlekłe zapalenie zatok, migdałków czy zmiany okołowierzchołkowe zębów, mogą również negatywnie wpłynąć na proces gojenia i integracji implantu.
Stan tkanki kostnej jako kluczowy czynnik determinujący możliwość implantacji
Stan tkanki kostnej, w którą ma być wszczepiony implant, odgrywa fundamentalną rolę w powodzeniu całego leczenia. Nawet najlepszy implant, wykonany z najwyższej jakości materiałów, nie będzie spełniał swojej funkcji, jeśli nie uzyska odpowiedniego wsparcia kostnego. Kluczowe znaczenie mają tutaj dwa parametry: ilość (objętość) i jakość kości. Utrata zębów, zwłaszcza trwała, prowadzi do naturalnego procesu zaniku kości szczęki lub żuchwy w miejscu utraconego korzenia. Dzieje się tak dlatego, że kość, która nie jest stymulowana przez nacisk podczas żucia, stopniowo traci swoją masę i objętość.
Jeśli ilość kości jest niewystarczająca, implant może nie uzyskać stabilności pierwotnej, co jest kluczowe dla jego dalszego zrastania się z kością. W takich sytuacjach konieczne może być przeprowadzenie zabiegów regeneracyjnych, takich jak sterowana regeneracja kości (GBR) z wykorzystaniem materiałów kościozastępczych lub przeszczepów kostnych. Te dodatkowe procedury zwiększają złożoność i czas leczenia, a także wiążą się z dodatkowymi kosztami. Jakość kości, czyli jej gęstość i struktura, jest równie ważna. Kość o niskiej gęstości, często spotykana u osób starszych lub z pewnymi schorzeniami, może nie zapewnić wystarczającej wytrzymałości dla implantu. Z kolei nadmiernie zbita kość, choć rzadziej spotykana, również może stanowić wyzwanie podczas zabiegu chirurgicznego. Dokładna ocena stanu tkanki kostnej odbywa się zazwyczaj na podstawie tomografii komputerowej (CBCT), która pozwala na precyzyjne zobrazowanie struktur kostnych w trzech wymiarach.
Higiena jamy ustnej i czynniki behawioralne jako podstawa sukcesu implantacji
Nawet najbardziej zaawansowane technologicznie implanty zębów są podatne na negatywne skutki zaniedbań higienicznych. Doskonała higiena jamy ustnej jest absolutnym warunkiem koniecznym przed, w trakcie i po wszczepieniu implantów. Niewłaściwa higiena prowadzi do gromadzenia się płytki bakteryjnej, która jest główną przyczyną stanów zapalnych dziąseł i przyzębia. W przypadku implantów, zapalenie tkanek otaczających implant, zwane mukozitis, może w dalszej kolejności prowadzić do periimplantitis – poważnego schorzenia, które obejmuje kość i może skutkować utratą implantu. Dlatego też, przed przystąpieniem do zabiegu, lekarz stomatolog ocenia zdolność pacjenta do utrzymania odpowiedniej higieny i często zaleca profesjonalne instruktaże higienizacyjne.
Oprócz higieny, pewne nawyki i zachowania pacjenta mogą znacząco wpłynąć na długoterminowy sukces implantacji. Palenie tytoniu jest jednym z najpoważniejszych czynników ryzyka. Nikotyna powoduje zwężenie naczyń krwionośnych, co negatywnie wpływa na ukrwienie tkanek i proces gojenia. Palacze mają znacznie wyższe ryzyko rozwoju periimplantitis i utraty implantów. Z tego powodu wielu implantologów odmawia wszczepienia implantów pacjentom palącym lub stawia warunek rzucenia nałogu. Nadmierne spożycie alkoholu również może negatywnie wpływać na proces gojenia i zwiększać ryzyko infekcji. Zgrzytanie zębami (bruksizm) może powodować nadmierne obciążenie dla implantów, prowadząc do ich uszkodzenia lub utraty stabilności. W takich przypadkach często zaleca się stosowanie specjalnych ochraniaczy na noc.
Wiek pacjenta i jego wpływ na decyzje dotyczące implantów zębów
Kwestia wieku pacjenta w kontekście implantacji zębów jest często przedmiotem dyskusji i wymaga zniuansowanego podejścia. Dawniej panowało przekonanie, że implanty są przeznaczone głównie dla osób młodych i w średnim wieku, jednak współczesna stomatologia udowadnia, że wiek sam w sobie nie jest bezwzględnym przeciwwskazaniem do wszczepienia implantu. Kluczowe znaczenie ma przede wszystkim ogólny stan zdrowia pacjenta oraz zdolność jego organizmu do przejścia zabiegu i prawidłowego gojenia. Osoby starsze, które cieszą się dobrym zdrowiem, nie przyjmują wielu leków i prowadzą aktywny tryb życia, mogą być doskonałymi kandydatami do implantacji.
Jednakże, z wiekiem często wiążą się pewne schorzenia, które mogą stanowić przeciwwskazanie, takie jak wspomniane wcześniej osteoporoza, choroby sercowo-naczyniowe czy cukrzyca. W tych przypadkach, decyzja o implantacji musi być poprzedzona szczegółową analizą ryzyka i korzyści, a także konsultacjami z lekarzami innych specjalności. Istotne jest również to, że u osób młodych, które nie zakończyły jeszcze rozwoju szczęk, implanty mogą nie być najlepszym rozwiązaniem. Tkanki kostne wciąż rosną i zmieniają swoje położenie, co może prowadzić do problemów z dopasowaniem przyszłej protezy protetycznej do implantu. W takich sytuacjach zazwyczaj zaleca się odczekanie do momentu zakończenia wzrostu kości, co dla kobiet następuje około 16-18 roku życia, a dla mężczyzn około 18-20 roku życia. W obu grupach wiekowych kluczowa jest konsultacja ze specjalistą, który oceni indywidualną sytuację pacjenta.
Kiedy warto odłożyć decyzję o implantach zębów na późniejszy termin
Istnieją sytuacje, w których, mimo braku bezwzględnych przeciwwskazań, zaleca się odłożenie decyzji o implantacji na późniejszy termin. Dotyczy to przede wszystkim pacjentów, u których występują aktywne stany zapalne w obrębie jamy ustnej, które można skutecznie wyleczyć. Jak już wspomniano, aktywne choroby przyzębia, nieleczone zęby z ogniskami zapalnymi w okolicy okołowierzchołkowej czy przewlekłe zapalenie zatok szczękowych stanowią poważne zagrożenie dla powodzenia implantacji. W takich przypadkach priorytetem powinno być doprowadzenie stanu zdrowia jamy ustnej i zatok do normy. Czas potrzebny na wyleczenie tych schorzeń pozwala również na lepsze przygotowanie pacjenta, w tym na wdrożenie odpowiedniej higieny i ewentualne leczenie regeneracyjne kości, jeśli jest ono potrzebne.
Innym ważnym aspektem jest potrzeba przeprowadzenia innych, pilniejszych zabiegów medycznych. Na przykład, pacjenci, którzy w najbliższym czasie planują rozległe zabiegi chirurgiczne, terapię onkologiczną lub inne procedury medyczne wiążące się z obciążeniem organizmu i osłabieniem układu odpornościowego, powinni poczekać z implantacją. Okres rekonwalescencji po takich zabiegach jest kluczowy, a wprowadzenie dodatkowego, inwazyjnego zabiegu, jakim jest implantacja, mogłoby znacząco utrudnić powrót do zdrowia. Decyzja o odłożeniu implantacji na później może być również podyktowana potrzebą stabilizacji ogólnego stanu zdrowia pacjenta, na przykład u osób z niedawno zdiagnozowaną cukrzycą czy chorobami serca, gdzie priorytetem jest osiągnięcie stabilizacji parametrów zdrowotnych pod kontrolą lekarzy specjalistów.
Wpływ przyjmowanych leków na możliwość zastosowania implantów zębów
Przyjmowane przez pacjenta leki mogą mieć istotny wpływ na decyzję o wszczepieniu implantów zębów, a także na sam przeb procedury i proces gojenia. Szczególną ostrożność należy zachować w przypadku pacjentów przyjmujących leki immunosupresyjne, które są stosowane na przykład po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych. Leki te osłabiają układ odpornościowy, co może prowadzić do zwiększonego ryzyka infekcji i spowolnionego gojenia, a także wpływać na proces osteointegracji implantu. W takich sytuacjach konieczna jest ścisła współpraca z lekarzem prowadzącym pacjenta, aby ocenić potencjalne ryzyko i, jeśli to możliwe, dostosować dawkowanie lub rodzaj przyjmowanych leków.
Leki wpływające na krzepnięcie krwi, takie jak warfaryna, heparyna czy nowe doustne antykoagulanty (NOAC), wymagają szczególnej uwagi. Zabieg implantacji jest procedurą chirurgiczną, a pacjenci przyjmujący te leki są narażeni na zwiększone ryzyko krwawienia. Zanim dojdzie do wszczepienia implantu, konieczne jest skonsultowanie się z lekarzem przepisującym te leki, aby ocenić możliwość ich odstawienia lub tymczasowego zmodyfikowania dawkowania w okresie okołooperacyjnym. W niektórych przypadkach może być konieczne zastosowanie alternatywnych metod leczenia lub przeprowadzenie zabiegu w warunkach szpitalnych. Ponadto, niektóre leki, na przykład antydepresanty z grupy SSRI, mogą powodować suchość w jamie ustnej, co zwiększa ryzyko próchnicy i chorób przyzębia, a tym samym negatywnie wpływa na stan tkanek wokół implantu. Długotrwałe przyjmowanie kortykosteroidów, zwłaszcza w formie doustnej, może również osłabiać układ odpornościowy i spowalniać gojenie.
Zastosowanie implantów zębów u pacjentów po leczeniu onkologicznym i radioterapii
Pacjenci po przebytych terapiach onkologicznych, w tym po radioterapii, stanowią specyficzną grupę, w której implantacja zębów wymaga szczególnej ostrożności i bardzo dokładnej oceny. Radioterapia w obrębie głowy i szyi może prowadzić do nieodwracalnych zmian w tkankach, w tym do uszkodzenia naczyń krwionośnych i zmniejszenia ukrwienia kości. Uszkodzona w ten sposób kość jest bardziej podatna na infekcje i złamania, a proces osteointegracji implantu może być znacznie utrudniony lub wręcz niemożliwy. W obszarach napromienianych ryzyko martwicy kości (osteoradionecrosis) jest znacząco podwyższone, a infekcja w tym miejscu może stanowić poważne zagrożenie dla życia pacjenta.
Decyzja o implantacji u pacjentów po radioterapii powinna być podejmowana indywidualnie, po dokładnej konsultacji z lekarzem onkologiem i radioterapeutą. Kluczowe jest określenie dawki promieniowania, obszaru napromieniania oraz czasu, jaki upłynął od zakończenia leczenia. Zazwyczaj zaleca się odczekanie co najmniej 6-12 miesięcy od zakończenia radioterapii, aby dać tkankom czas na ewentualną regenerację. W niektórych przypadkach, aby zmniejszyć ryzyko powikłań, stosuje się profilaktykę antybiotykową przed zabiegiem. Po zakończeniu chemioterapii, która również osłabia organizm i układ odpornościowy, konieczne jest odczekanie do momentu pełnego powrotu do zdrowia i ustabilizowania parametrów krwi. Wszyscy pacjenci po leczeniu onkologicznym powinni być poddawani ścisłej obserwacji po zabiegu implantacji.
Implikacje psychologiczne i indywidualne uwarunkowania pacjenta
Oprócz przeciwwskazań medycznych i fizycznych, należy również uwzględnić czynniki psychologiczne i indywidualne uwarunkowania pacjenta, które mogą wpływać na decyzje dotyczące implantów zębów. Niektórzy pacjenci mogą odczuwać silny lęk przed zabiegami chirurgicznymi i igłami. W takich przypadkach, mimo braku przeciwwskazań medycznych, zabieg implantacji może być źródłem nadmiernego stresu, który negatywnie wpłynie na proces gojenia. W takich sytuacjach lekarz stomatolog może zaproponować różne metody radzenia sobie z lękiem, takie jak sedacja wziewna (podtlenkiem azotu) lub, w bardziej skrajnych przypadkach, leczenie w znieczuleniu ogólnym. Ważne jest, aby pacjent otwarcie komunikował swoje obawy lekarzowi.
Oczekiwania pacjenta względem efektów leczenia implantologicznego również odgrywają istotną rolę. Czasami pacjenci mają nierealistyczne wyobrażenia dotyczące szybkości leczenia, jego kosztów lub ostatecznego wyglądu uzupełnień protetycznych. Niezaspokojone oczekiwania mogą prowadzić do frustracji i niezadowolenia z efektów, nawet jeśli leczenie przebiegło pomyślnie z medycznego punktu widzenia. Dlatego tak ważne jest przeprowadzenie szczegółowej rozmowy przed zabiegiem, podczas której lekarz wyjaśnia wszystkie etapy leczenia, potencjalne ryzyko i realistyczne rezultaty. Motywacja pacjenta do dbania o higienę i regularnych wizyt kontrolnych jest również kluczowa dla długoterminowego sukcesu. Pacjenci, którzy nie są gotowi podjąć długoterminowego zobowiązania związanego z utrzymaniem higieny i regularnymi kontrolami, mogą nie być najlepszymi kandydatami do implantacji.