Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć mogą pojawić się w dowolnym miejscu na ciele, najczęściej lokalizują się na dłoniach, stopach, twarzy i w okolicach narządów płciowych. Ich pojawienie się bywa uciążliwe i estetycznie problematyczne, a zrozumienie, od czego biorą się kurzajki, jest kluczowe do skutecznego zapobiegania i leczenia.
Wirus HPV jest niezwykle rozpowszechniony. Istnieje ponad sto jego typów, z których część odpowiada za rozwój kurzajek. Wirus ten namnaża się w komórkach naskórka, prowadząc do ich niekontrolowanego wzrostu i charakterystycznego, brodawkowatego wyglądu zmian. Zakażenie wirusem HPV może nastąpić poprzez bezpośredni kontakt z zakażoną skórą lub poprzez pośredni kontakt z przedmiotami, na których wirus przetrwał, takimi jak ręczniki, obuwie czy powierzchnie wspólnego użytku w miejscach publicznych, na przykład na basenach czy siłowniach.
Szczególnie narażone na zakażenie są osoby z osłabionym układem odpornościowym. Czynniki takie jak stres, choroby przewlekłe, przyjmowanie leków immunosupresyjnych czy niedobory żywieniowe mogą sprzyjać rozwojowi infekcji i powstawaniu kurzajek. Warto również pamiętać, że skóra uszkodzona, na przykład przez drobne skaleczenia, otarcia czy pęknięcia, jest bardziej podatna na wnikanie wirusa. Dlatego higiena osobista i ochrona skóry odgrywają niebagatelną rolę w profilaktyce.
Zrozumienie mechanizmu przenoszenia wirusa HPV jest pierwszym krokiem do ochrony. Świadomość tego, od czego zaczyna się problem kurzajek, pozwala na wprowadzenie odpowiednich nawyków, które zminimalizują ryzyko zakażenia. Nie należy lekceważyć nawet drobnych zmian skórnych, a w przypadku podejrzenia kurzajki, warto skonsultować się z lekarzem, aby ustalić właściwą diagnozę i plan leczenia.
Główne drogi przenoszenia wirusa powodującego powstawanie kurzajek
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest czynnikiem niezwykle zaraźliwym. Jego obecność w środowisku i sposób transmisji sprawiają, że jest on powszechny, a ryzyko zakażenia dotyczy szerokiego grona osób. Kluczowe jest zrozumienie, w jaki sposób przenosi się ten patogen, aby móc skutecznie chronić siebie i swoich bliskich przed niechcianymi zmianami skórnymi.
Najczęstszym sposobem infekcji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Wirus HPV bytuje na powierzchni naskórka i może przenosić się podczas podania ręki, przytulania czy innych form bliskiego kontaktu fizycznego. Jeśli osoba zakażona ma aktywne kurzajki, istnieje wysokie prawdopodobieństwo przekazania wirusa podczas takiego kontaktu.
Pośrednie przenoszenie wirusa również odgrywa znaczącą rolę. Wirus HPV może przetrwać na różnych powierzchniach, zwłaszcza w wilgotnym i ciepłym środowisku. Miejsca takie jak baseny, sauny, łaźnie, siłownie, a także wspólne łazienki i szatnie, stanowią idealne siedlisko dla wirusa. Używanie wspólnych ręczników, klapek, mat czy nawet dotykanie zakażonych powierzchni może prowadzić do infekcji. Dlatego tak ważne jest, aby w takich miejscach stosować własne obuwie ochronne i unikać dzielenia się osobistymi przedmiotami.
Warto również zwrócić uwagę na autoinfekcję, czyli przenoszenie wirusa z jednej części ciała na inną. Osoba z kurzajką, dotykając jej, a następnie innej części skóry, może nieświadomie zainfekować nowe miejsce. Dzieci, bawiąc się i drapiąc istniejące zmiany, często przyczyniają się do rozprzestrzeniania wirusa po całym ciele. Podobnie, osoby obgryzające paznokcie lub skórki wokół nich, mogą wprowadzić wirusa do mikrouszkodzeń naskórka, prowadząc do powstania kurzajek w okolicy wałów paznokciowych.
Ważnym aspektem jest również sposób, w jaki wirus wnika do organizmu. Wirus HPV zazwyczaj potrzebuje drobnych uszkodzeń naskórka, aby zainfekować komórki. Mogą to być niewidoczne gołym okiem skaleczenia, otarcia, pęknięcia skóry, a nawet miejsca po ukąszeniach owadów. Dlatego utrzymanie skóry w dobrej kondycji, unikanie jej uszkadzania i szybkie opatrywanie ewentualnych ran jest istotnym elementem profilaktyki. Zrozumienie tych dróg transmisji pozwala na świadome unikanie sytuacji sprzyjających zakażeniu.
Czynniki zwiększające ryzyko pojawienia się kurzajek na skórze
Choć obecność wirusa HPV jest warunkiem koniecznym do rozwoju kurzajek, nie każda osoba z nim kontaktująca się rozwija zmiany skórne. Istnieje szereg czynników, które znacząco zwiększają podatność organizmu na infekcję i pojawienie się kurzajek. Zrozumienie tych predyspozycji pozwala na bardziej ukierunkowane działania profilaktyczne i ochronne.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusami. Osoby z osłabioną odpornością są znacznie bardziej narażone na zakażenie HPV i rozwój kurzajek. Do osłabienia odporności może dochodzić z wielu powodów, takich jak przewlekłe choroby, infekcje (np. grypa, przeziębienie), przyjmowanie leków immunosupresyjnych (stosowanych po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych), a także niedobory żywieniowe. Długotrwały stres również negatywnie wpływa na funkcjonowanie układu immunologicznego, czyniąc organizm bardziej podatnym na infekcje.
Kondycja skóry ma niebagatelne znaczenie. Skóra stanowi naturalną barierę ochronną dla organizmu. Jeśli ta bariera jest uszkodzona, wirus HPV ma łatwiejszy dostęp do komórek naskórka. Drobne skaleczenia, otarcia, pęknięcia spowodowane suchością skóry, maceracja skóry (nadmierne zmiękczenie i osłabienie skóry pod wpływem długotrwałego kontaktu z wilgocią), czy nawet mikrouszkodzenia powstałe podczas golenia, mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego ważne jest, aby dbać o nawilżenie skóry, unikać jej urazów i odpowiednio pielęgnować wszelkie rany.
Styl życia również ma wpływ na podatność na kurzajki. Osoby, które często przebywają w miejscach publicznych o zwiększonym ryzyku zakażenia, takich jak baseny, siłownie, czy inne miejsca o podwyższonej wilgotności i temperaturze, są bardziej narażone. Brak odpowiedniej higieny osobistej, zwłaszcza w takich miejscach, zwiększa prawdopodobieństwo kontaktu z wirusem. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistymi, również sprzyja rozprzestrzenianiu się wirusa.
U niektórych osób występuje genetyczna predyspozycja do rozwoju kurzajek. Choć nie jest to regułą, obserwuje się, że w niektórych rodzinach problem ten występuje częściej. Dodatkowo, wiek może mieć pewne znaczenie – dzieci i młodzież, ze względu na często jeszcze nie w pełni rozwinięty układ odpornościowy i większą skłonność do kontaktu z różnymi patogenami, są bardziej podatne na zakażenie wirusem HPV.
Zrozumienie tych czynników ryzyka pozwala na świadome podejmowanie działań zapobiegawczych. Wzmocnienie odporności poprzez zdrową dietę, odpowiednią ilość snu i redukcję stresu, dbałość o kondycję skóry, a także zachowanie zasad higieny, zwłaszcza w miejscach publicznych, to klucz do minimalizacji ryzyka pojawienia się niechcianych zmian skórnych.
Różne typy kurzajek i ich powiązanie z wirusem HPV
Kurzajki, mimo że wywoływane przez ten sam czynnik – wirus brodawczaka ludzkiego (HPV) – mogą przyjmować różne formy i lokalizować się w różnych miejscach na ciele. Różnorodność ta wynika z faktu, że istnieje wiele typów wirusa HPV, a każdy z nich może mieć pewne preferencje co do lokalizacji i wyglądu wywoływanej zmiany. Poznanie tych różnic jest pomocne w diagnozie i wyborze odpowiedniej metody leczenia.
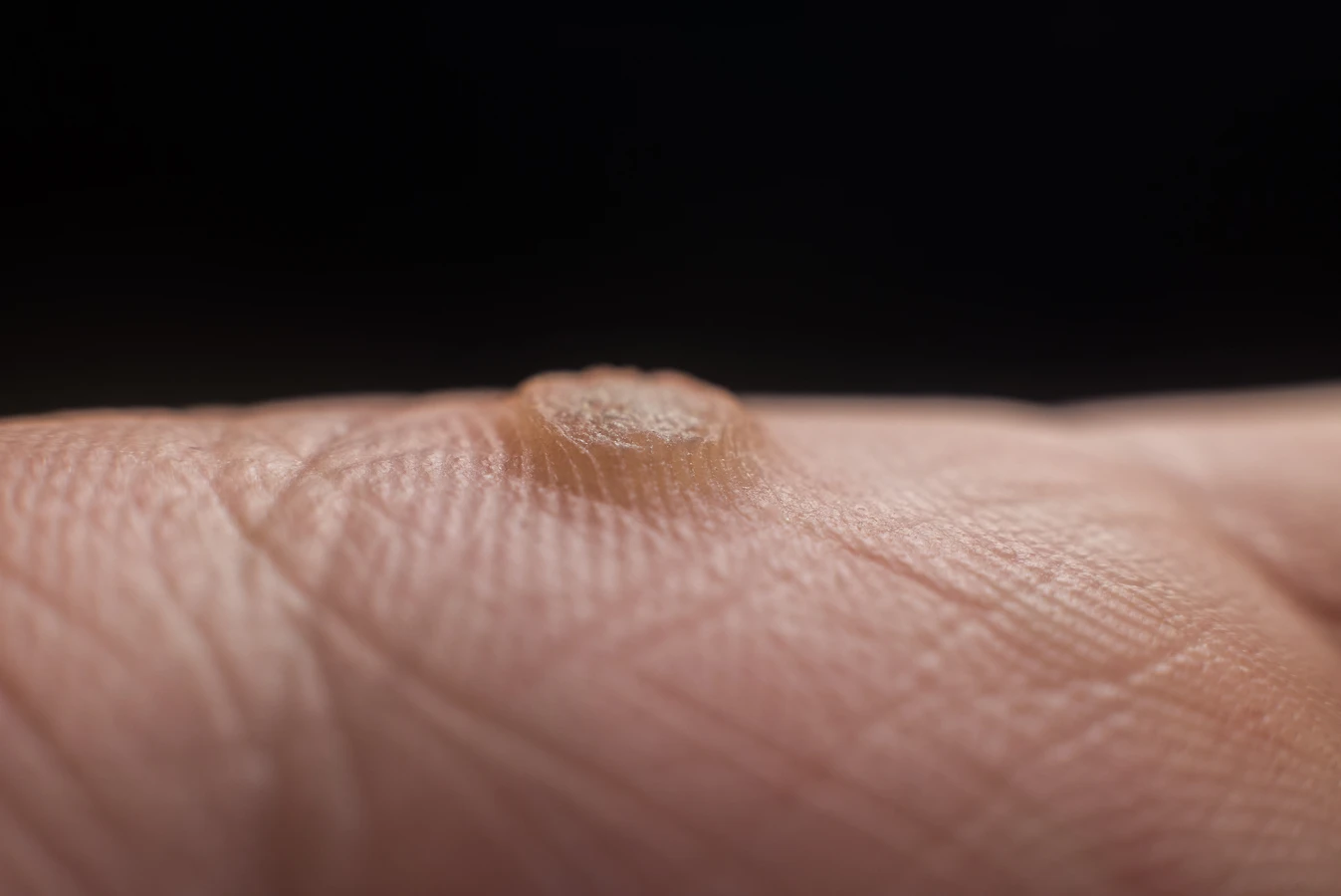
Najczęściej spotykane są kurzajki zwykłe, zwane potocznie brodawkami. Pojawiają się one zazwyczaj na palcach rąk, dłoniach, ale także na łokciach czy kolanach. Mają chropowatą powierzchnię, są twarde i mogą mieć kolor zbliżony do koloru skóry, lub być nieco ciemniejsze. Zwykle są niebolesne, choć w przypadku umiejscowienia na stopach mogą powodować dyskomfort podczas chodzenia.
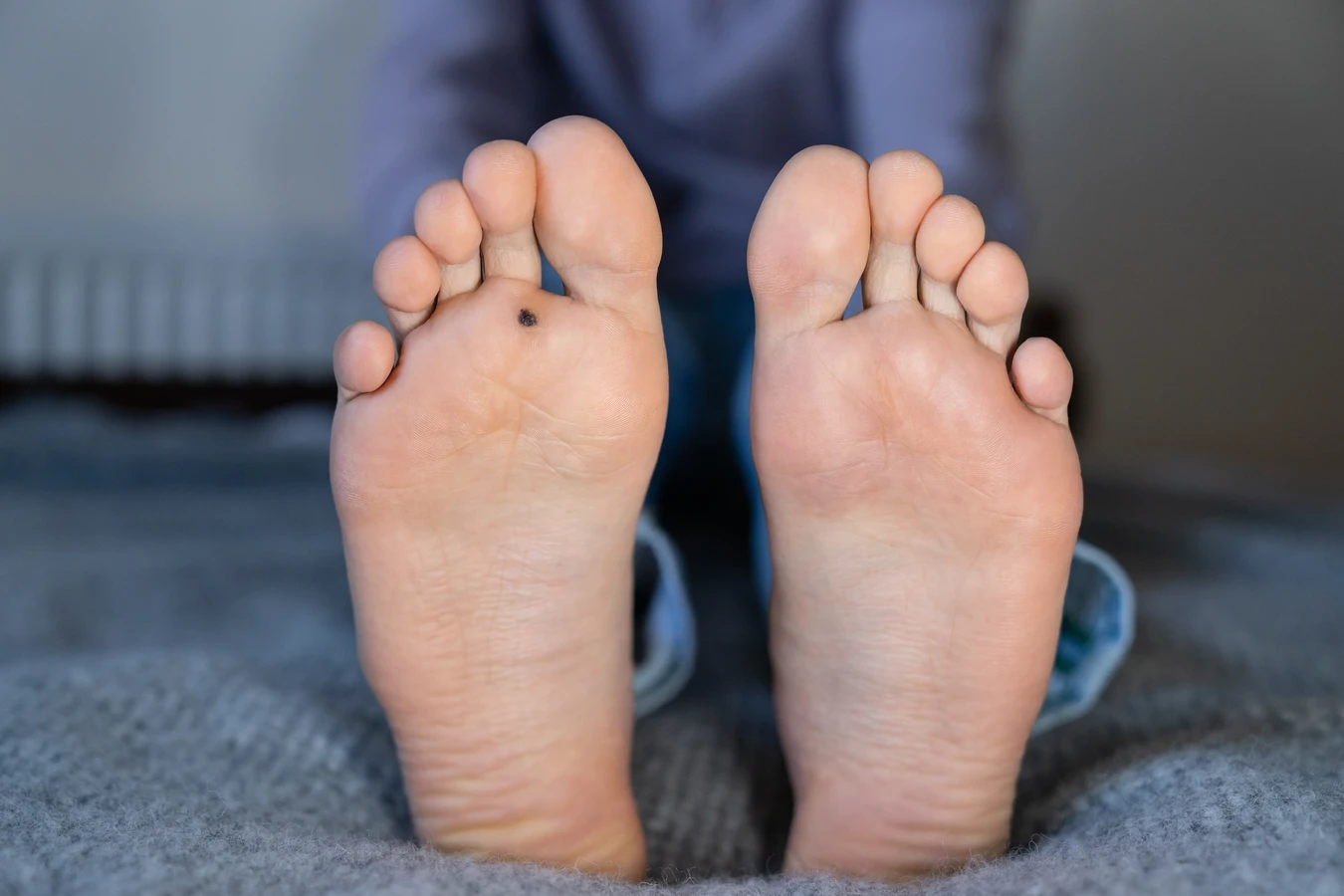
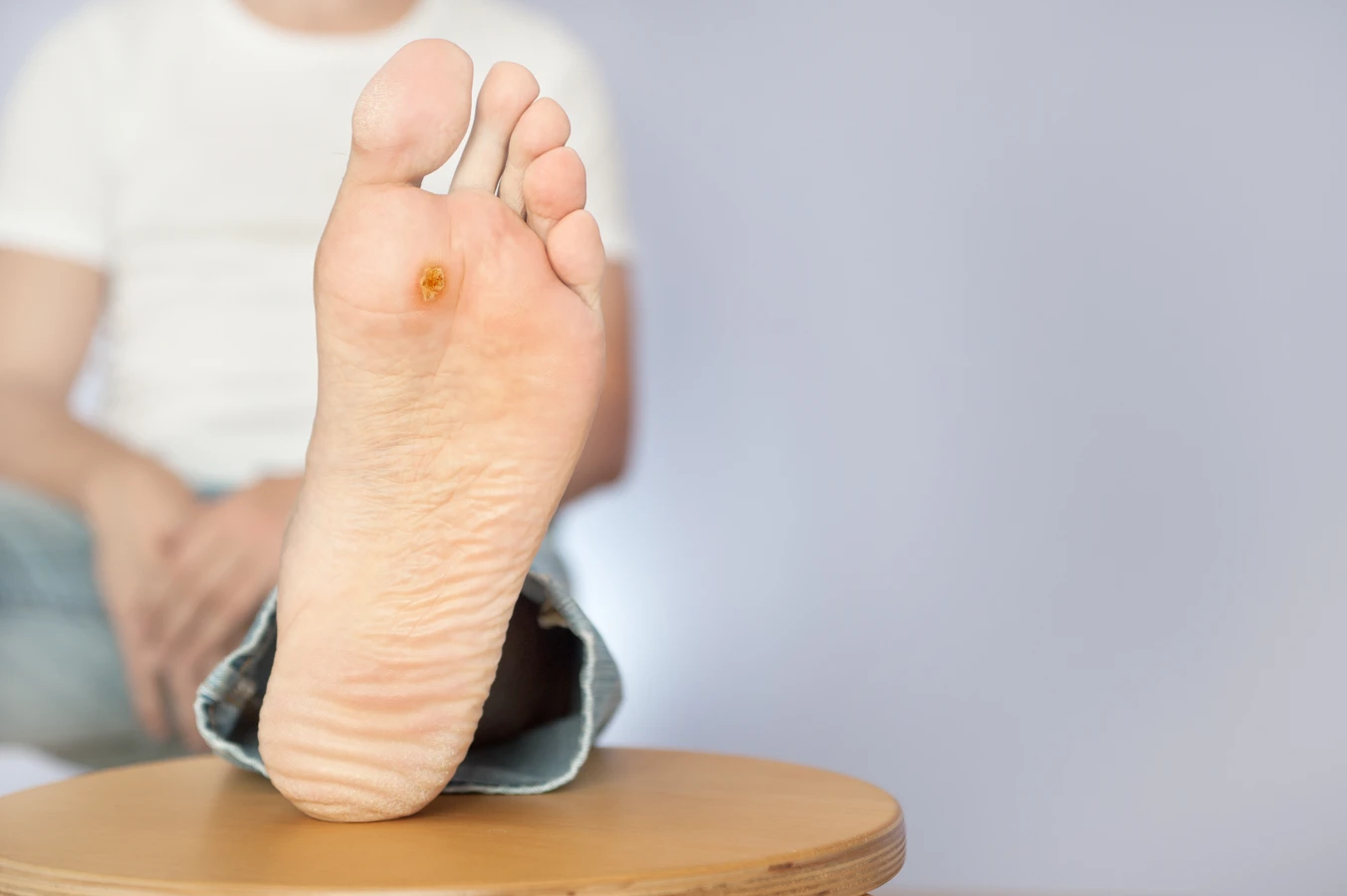
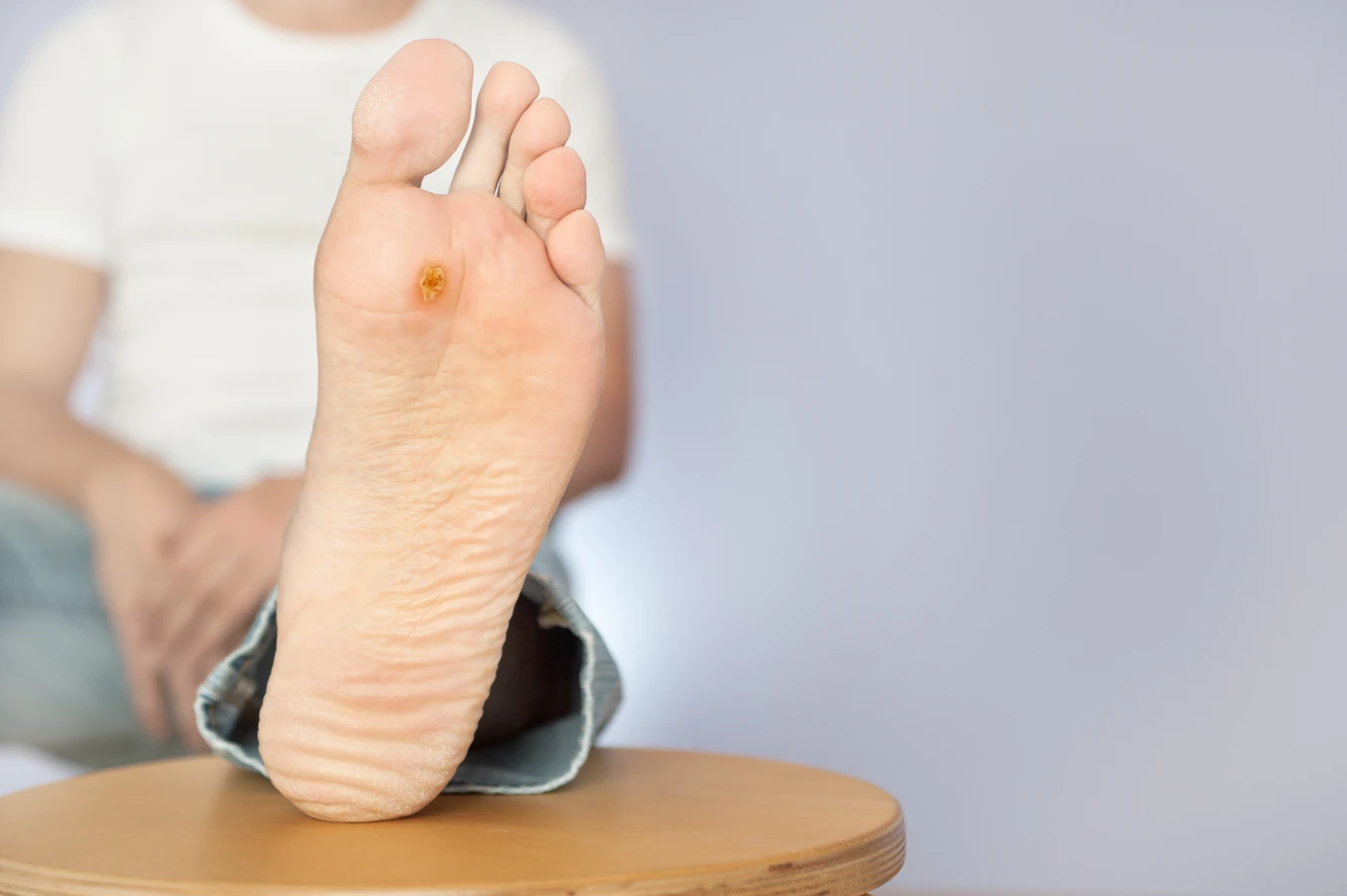
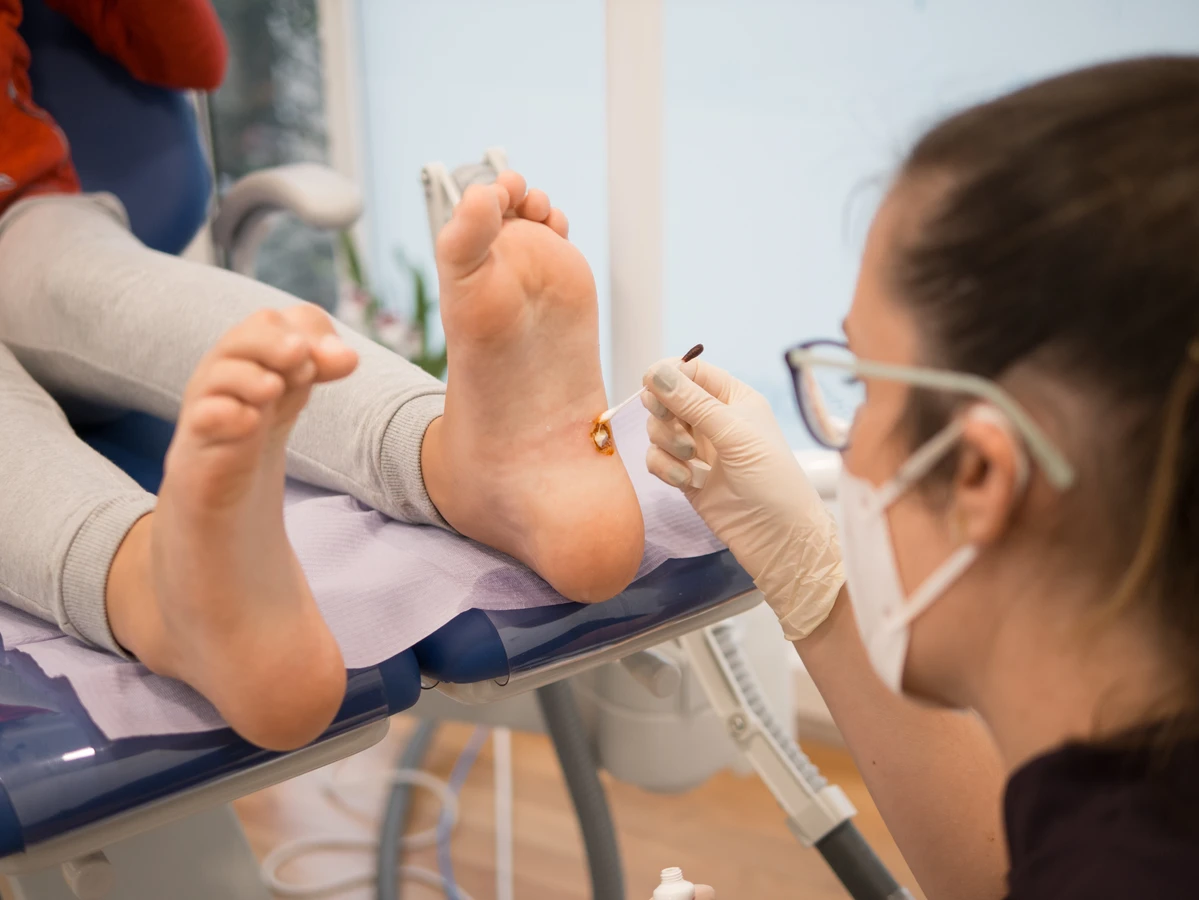
Kurzajki na stopach, nazywane kurzajkami podeszwowymi, rosną do wewnątrz, wciśnięte w grubą warstwę naskórka. Często są bardzo bolesne i mogą przypominać odciski, jednak ich charakterystyczną cechą są drobne, czarne punkciki widoczne wewnątrz zmiany, będące zatkanymi naczyniami krwionośnymi. Powstawaniu kurzajek podeszwowych sprzyja chodzenie boso w miejscach publicznych, takich jak baseny czy szatnie.
Kurzajki płaskie, jak sama nazwa wskazuje, są niewielkie, płaskie i gładkie w dotyku. Mogą być lekko wyniesione ponad powierzchnię skóry, a ich kolor jest zazwyczaj jaśniejszy od otaczającej skóry. Często pojawiają się na twarzy, szyi, przedramionach i dłoniach. Są one bardziej skłonne do rozsiewania się, co oznacza, że jedno zakażenie może prowadzić do pojawienia się wielu nowych zmian.
Specyficznym typem są kurzajki okolic intymnych, zwane kłykcinami kończystymi. Wywoływane są przez inne typy wirusa HPV niż kurzajki skórne. Mają postać małych, mięsistych grudek lub kalafiorowatych narośli, które mogą występować pojedynczo lub w grupach. Są przenoszone głównie drogą płciową i wymagają specjalistycznego leczenia.
W rzadkich przypadkach wirus HPV może prowadzić do powstania brodawek łojotokowych lub brodawek nitkowatych. Brodawki łojotokowe mają zazwyczaj gładką powierzchnię i mogą być żółtawe lub brązowe. Brodawki nitkowate są cienkie, wydłużone i często pojawiają się na twarzy, szczególnie w okolicy oczu i ust.
Każdy typ kurzajki, niezależnie od jego wyglądu i lokalizacji, jest wynikiem infekcji wirusem HPV. Różnice w prezentacji klinicznej wynikają z odmiennych typów wirusa, lokalizacji zakażenia, a także indywidualnej reakcji układu odpornościowego. Właściwa identyfikacja rodzaju kurzajki jest ważna dla skutecznego leczenia, dlatego w razie wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub dostępnymi bez recepty preparatami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie konieczna. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec powikłaniom, nawrotom choroby i rozprzestrzenianiu się infekcji. Znajomość tych sygnałów alarmowych jest kluczowa dla zdrowia skóry.
Jeśli kurzajki pojawiają się nagle i w dużej liczbie, może to świadczyć o znacznym osłabieniu układu odpornościowego. W takiej sytuacji lekarz może zlecić dodatkowe badania, aby wykluczyć poważniejsze schorzenia. Szczególnie niepokojąca jest sytuacja, gdy nowe zmiany skórne pojawiają się pomimo stosowania środków leczniczych lub gdy istniejące kurzajki zaczynają się szybko powiększać, zmieniać kolor, krwawić lub stają się bolesne. Takie objawy mogą wskazywać na wtórne zakażenie bakteryjne lub, w rzadkich przypadkach, na zmiany o charakterze złośliwym, choć jest to bardzo mało prawdopodobne w przypadku typowych kurzajek.
Kurzajki zlokalizowane w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych czy na twarzy, wymagają szczególnej uwagi. Samodzielne próby ich usunięcia w tych obszarach mogą prowadzić do powstania trwałych blizn, uszkodzenia błon śluzowych lub innych poważnych powikłań. Dlatego w takich przypadkach najlepiej zdać się na doświadczenie lekarza, który dysponuje odpowiednimi metodami leczenia.
Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV lub osoby cierpiące na choroby autoimmunologiczne, powinny być pod stałą opieką lekarza w zakresie problemów skórnych. U tych pacjentów kurzajki mogą mieć nietypowy przebieg, być trudniejsze w leczeniu i bardziej skłonne do nawrotów. Lekarz jest w stanie dobrać terapię, która będzie bezpieczna i skuteczna w kontekście ich stanu zdrowia.
Jeśli kurzajki powodują znaczny dyskomfort, ból, utrudniają codzienne funkcjonowanie lub wpływają negatywnie na samoocenę, warto skonsultować się z lekarzem. Istnieją skuteczne metody leczenia, które mogą przynieść ulgę i poprawić jakość życia. Niekiedy trudności w leczeniu domowym wynikają z niewłaściwej diagnozy – to, co bierzemy za kurzajkę, może być innym schorzeniem skórnym, wymagającym odmiennego podejścia terapeutycznego. Lekarz dermatolog jest w stanie postawić trafną diagnozę i zaproponować najlepsze rozwiązanie.
Pamiętajmy, że profilaktyka jest zawsze lepsza niż leczenie. Dbając o higienę, wzmacniając odporność i unikając sytuacji sprzyjających zakażeniu, możemy znacznie zmniejszyć ryzyko pojawienia się kurzajek. W przypadku wątpliwości lub niepokojących objawów, szybka konsultacja lekarska jest najlepszym krokiem w kierunku zdrowej i pięknej skóry.
Sposoby radzenia sobie z kurzajkami i ich usuwania
Gdy już wiemy, od czego biorą się kurzajki i jakie czynniki sprzyjają ich powstawaniu, kluczowe staje się poznanie skutecznych metod ich usuwania. Rynek oferuje szeroki wachlarz rozwiązań, od preparatów dostępnych w aptekach, po zabiegi gabinetowe. Wybór odpowiedniej metody zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnych preferencji i możliwości pacjenta.
Jedną z najpopularniejszych metod leczenia są preparaty dostępne bez recepty, oparte na kwasach. Kwas salicylowy i kwas mlekowy działają keratolitycznie, czyli złuszczają martwy naskórek, stopniowo usuwając kurzajkę. Preparaty te występują w postaci płynów, żeli, plastrów czy maści. Stosowanie ich wymaga systematyczności i cierpliwości, ponieważ efekty zazwyczaj pojawiają się po kilku tygodniach regularnego stosowania. Ważne jest, aby chronić zdrową skórę wokół kurzajki, stosując tłusty krem lub wazelinę, aby uniknąć jej podrażnienia.
Krioterapia, czyli zamrażanie kurzajek za pomocą ciekłego azotu, jest kolejną skuteczną metodą. Zabieg ten można wykonać w domu przy użyciu specjalnych preparatów dostępnych w aptekach, lub profesjonalnie w gabinecie lekarza dermatologa. Niska temperatura powoduje zniszczenie zainfekowanych komórek. Po zabiegu często tworzy się pęcherz, a po jego odpadnięciu kurzajka powinna zniknąć. Może być konieczne powtórzenie zabiegu.
Laseroterapia to nowoczesna metoda usuwania kurzajek, polegająca na odparowaniu tkanki kurzajki za pomocą wiązki lasera. Jest to zabieg precyzyjny, który minimalizuje ryzyko uszkodzenia otaczających tkanek i powstawania blizn. Zazwyczaj wykonuje się go w znieczuleniu miejscowym i wymaga kilku sesji w zależności od wielkości i głębokości zmian.
Elektrokoagulacja polega na wypalaniu kurzajki za pomocą prądu elektrycznego. Metoda ta jest skuteczna, ale może prowadzić do powstania blizn, dlatego jest stosowana głównie w przypadku zmian trudnych do usunięcia innymi sposobami. Zabieg wykonuje lekarz w znieczuleniu miejscowym.
W przypadku kurzajek zlokalizowanych na stopach, gdzie skóra jest grubsza, czasami stosuje się metody chirurgiczne, polegające na wycięciu kurzajki. Jest to zabieg inwazyjny, który zazwyczaj wykonuje się w znieczuleniu miejscowym i wymaga odpowiedniej opieki pooperacyjnej, aby zapobiec infekcji i zapewnić prawidłowe gojenie się rany.
Istnieją również domowe sposoby, często oparte na naturalnych składnikach, takie jak czosnek, sok z cytryny czy olejki eteryczne. Choć niektóre z nich mogą wykazywać działanie antybakteryjne lub ściągające, ich skuteczność w zwalczaniu wirusa HPV nie jest naukowo potwierdzona. Należy podchodzić do nich z ostrożnością, aby nie podrażnić skóry lub nie spowodować innych problemów.
Niezależnie od wybranej metody, kluczowa jest cierpliwość, systematyczność i – w razie wątpliwości – konsultacja z lekarzem. Właściwa diagnoza i odpowiednio dobrana terapia to podstawa skutecznego pozbycia się kurzajek i zapobiegania ich nawrotom.