Kurzajki, znane również jako brodawki wirusowe, to powszechny problem skórny, który dotyka osoby w każdym wieku. Choć często uważane za niegroźne, mogą stanowić źródło dyskomfortu, bólu, a także być powodem kompleksów. Zrozumienie genezy ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W niniejszym artykule szczegółowo zgłębimy zagadnienie, odpowiadając na pytanie kurzajki skąd się biorą, jakie są ich przyczyny, czynniki sprzyjające oraz jak odróżnić je od innych zmian skórnych.
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego, czyli Human Papillomavirus (HPV). Istnieje ponad sto jego typów, a poszczególne z nich preferują różne obszary ciała. Niektóre typy wirusa HPV odpowiedzialne są za powstawanie kurzajek na dłoniach i stopach, inne mogą prowadzić do zmian w okolicach intymnych, a jeszcze inne są związane z rozwojem nowotworów. Wirus ten jest niezwykle zaraźliwy i szerzy się poprzez bezpośredni kontakt z zakażoną skórą lub pośrednio, przez dotykanie zanieczyszczonych przedmiotów.
Dzieci są szczególnie podatne na infekcje wirusem HPV ze względu na ich naturalną skłonność do eksplorowania świata poprzez dotyk, częste zadrapania i otarcia naskórka, a także mniejszą świadomość higieny. Młody, rozwijający się układ odpornościowy może mieć również trudności z pełnym zwalczaniem wirusa, co sprzyja rozwojowi brodawek. Dorośli, choć często posiadają już pewną odporność wykształconą w wyniku wcześniejszych ekspozycji, również mogą ulec zakażeniu, zwłaszcza gdy ich bariera ochronna skóry jest osłabiona.
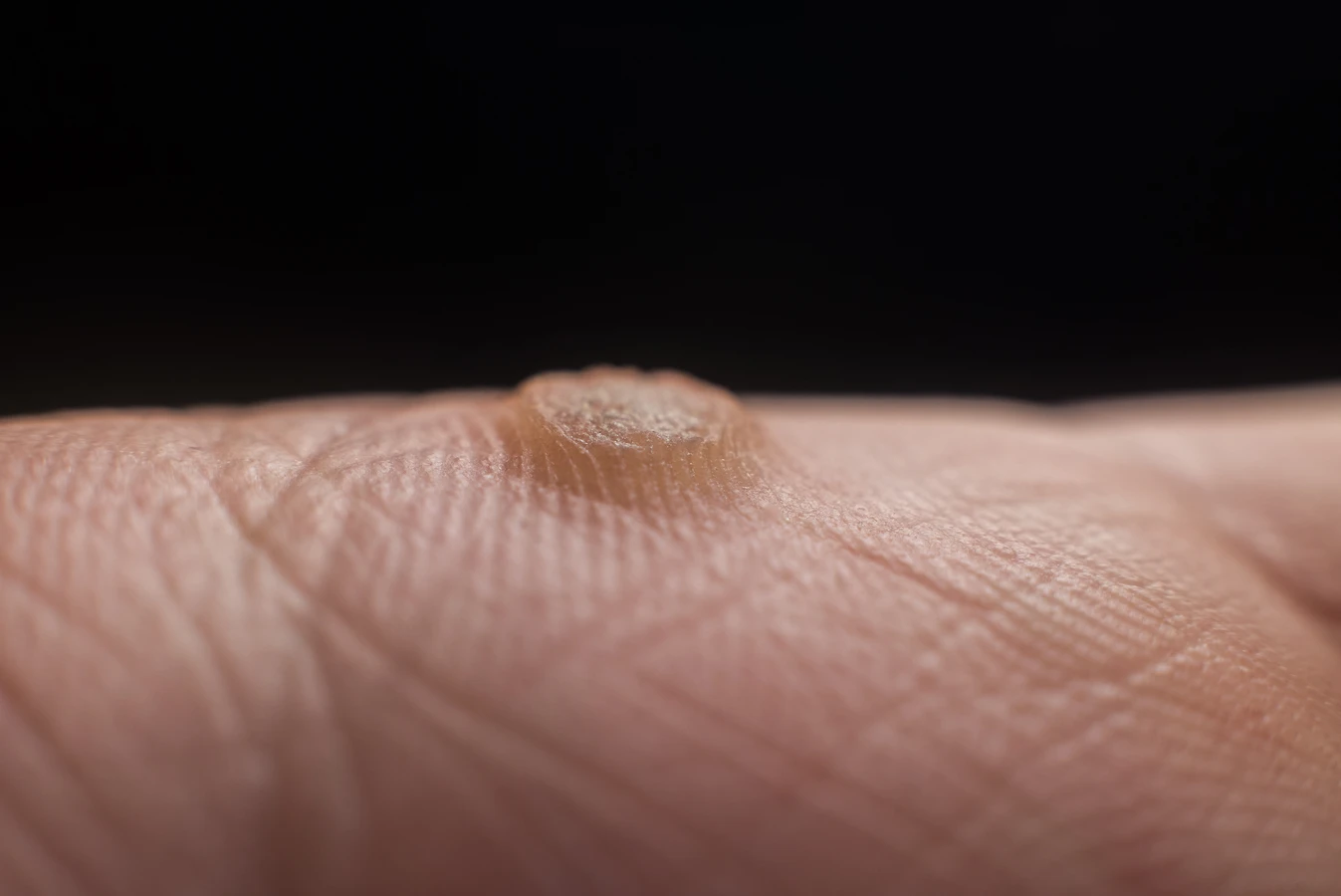
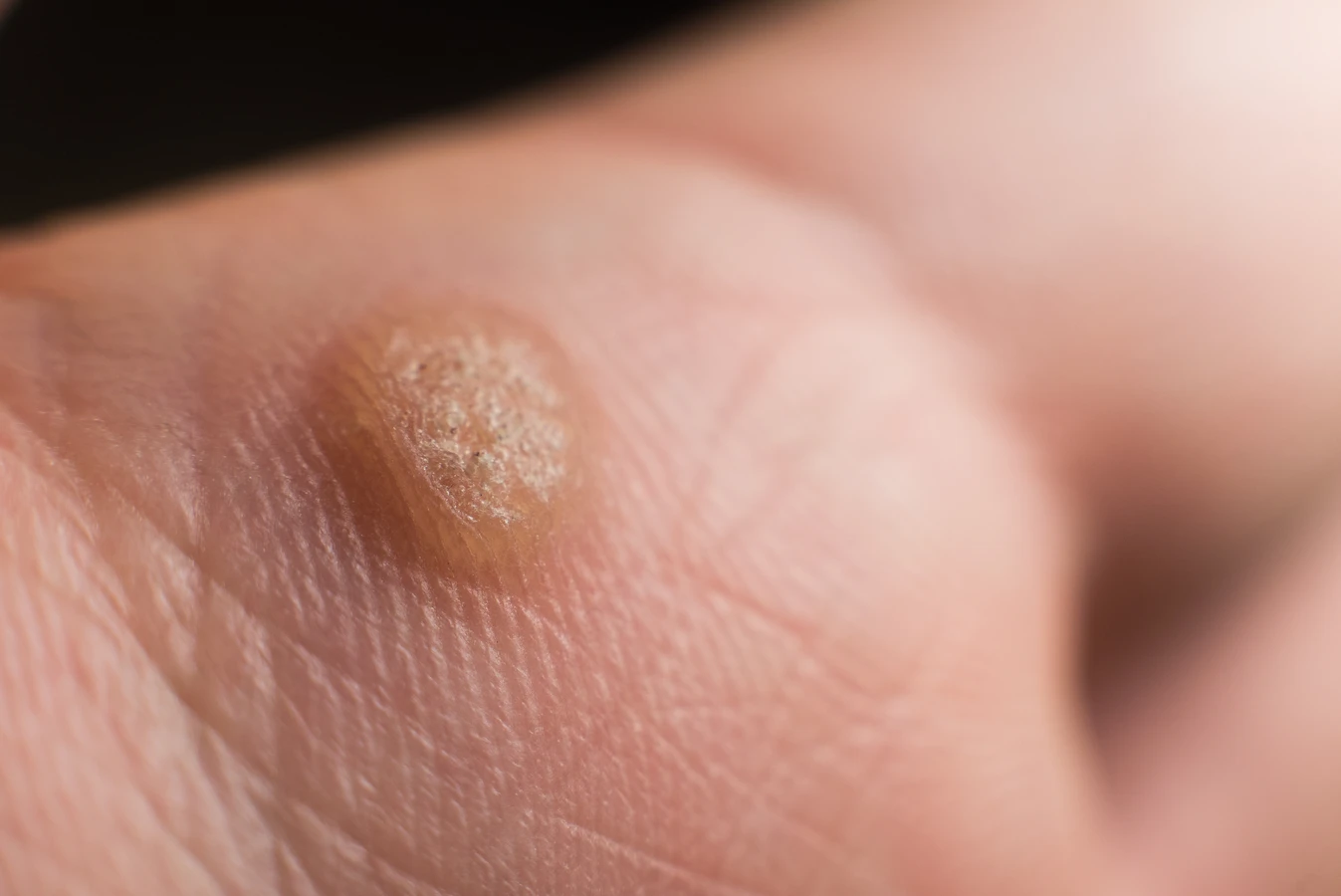
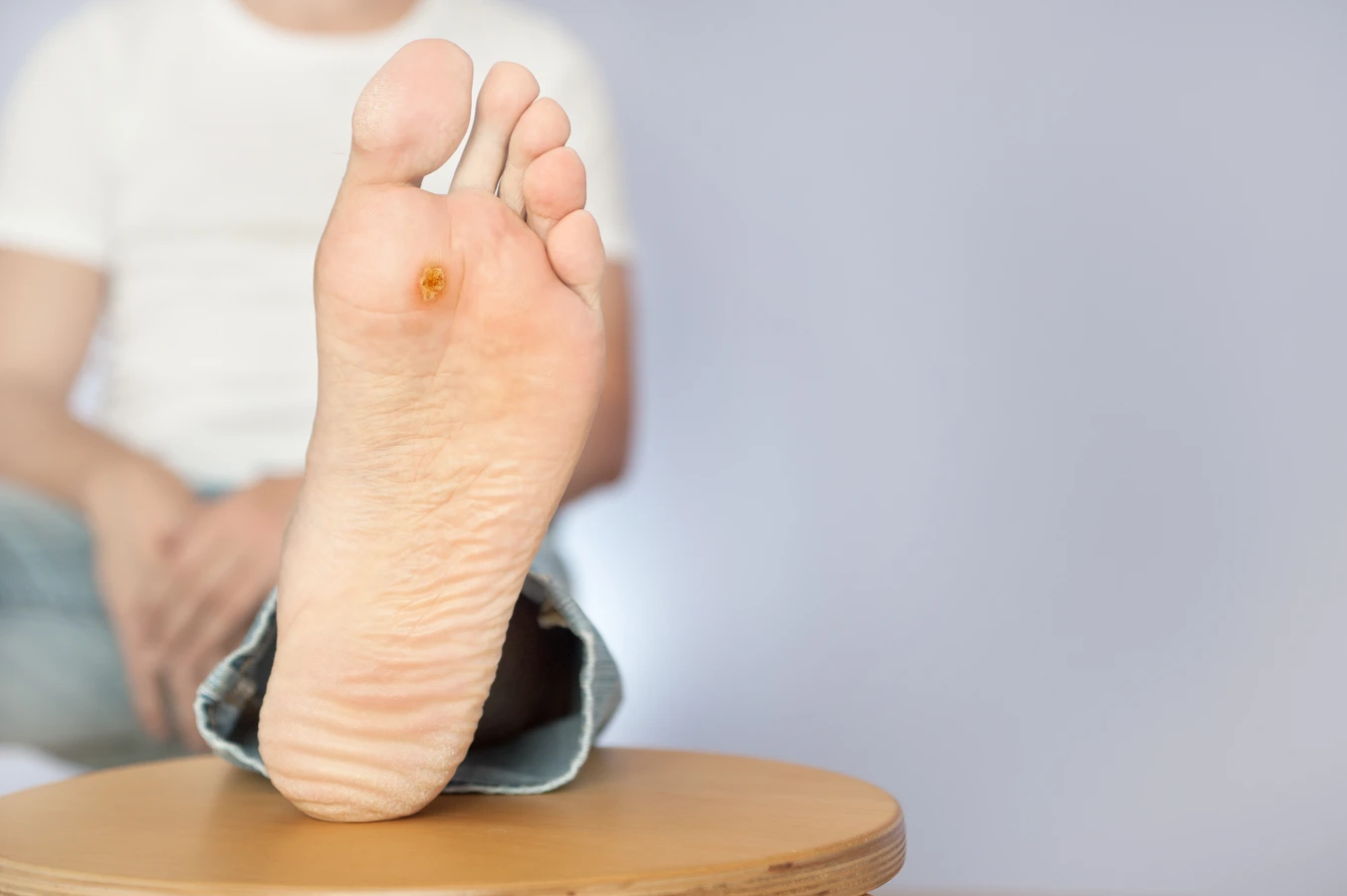
Rozpoznanie kurzajek zazwyczaj nie jest trudne, choć zdarzają się sytuacje wymagające konsultacji lekarskiej. Charakterystyczne cechy brodawek wirusowych to ich szorstka, nierówna powierzchnia, często z widocznymi czarnymi kropkami, które są zatkanymi naczyniami krwionośnymi. Mogą przybierać różne kształty i rozmiary, od niewielkich grudek po większe skupiska. Lokalizacja również bywa zróżnicowana – najczęściej pojawiają się na palcach, dłoniach, stopach, ale także na łokciach, kolanach czy w okolicy twarzy.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak odciski, modzele czy znamiona. Odciski zazwyczaj powstają w miejscach narażonych na ucisk i tarcie, mają gładką, błyszczącą powierzchnię i są bolesne przy ucisku. Modzele są podobne do odcisków, ale mają szerszą powierzchnię i nie są tak bolesne. Znamiona barwnikowe, czyli pieprzyki, mają zazwyczaj jednolitą barwę, gładką powierzchnię i nie są wywołane przez wirusy. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi trafną diagnozę.
Główne przyczyny powstawania kurzajek wirusowych i ich przenoszenie
Kluczową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Jak wspomniano, wirus ten jest bardzo rozpowszechniony i przenosi się głównie poprzez bezpośredni kontakt skóra do skóry. Wystarczy krótki, nawet niezauważony dotyk osoby zarażonej, aby wirus mógł przedostać się na zdrową skórę. Okolice, gdzie skóra jest uszkodzona, np. przez skaleczenia, otarcia, pęknięcia naskórka czy nawet suchość, stają się bramą dla wirusa.
Wirus HPV atakuje komórki naskórka, powodując ich nadmierne namnażanie i tworzenie charakterystycznych narośli. Okres inkubacji wirusa może być różny – od kilku tygodni do nawet kilku miesięcy. Oznacza to, że od momentu zakażenia do pojawienia się widocznej kurzajki może minąć sporo czasu, co utrudnia identyfikację źródła infekcji. Sama obecność wirusa HPV na skórze nie zawsze oznacza rozwój brodawki. Nasz układ odpornościowy zazwyczaj skutecznie go zwalcza. Jednak w pewnych okolicznościach, gdy odporność jest osłabiona, wirus może „przejść w stan uśpienia”, a następnie aktywować się w sprzyjających warunkach.
Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, szatnie czy siłownie, są szczególnie sprzyjające dla przetrwania i rozprzestrzeniania się wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, ponieważ wirus może bytować na wilgotnych powierzchniach, takich jak podłogi czy deski do siedzenia. Dotknięcie takiej powierzchni, a następnie przetarcie ręką oka, ust czy innego miejsca na ciele, może doprowadzić do infekcji.
Pośrednie przenoszenie wirusa jest równie częste. Przedmioty codziennego użytku, takie jak ręczniki, pościel, rękawiczki, a nawet klamki czy poręcze, mogą stanowić wektor wirusa. Jeśli osoba zakażona dotknie takiej powierzchni, a następnie inna osoba dotknie jej i przeniesie wirusa na swoją skórę, może dojść do infekcji. Szczególnie narażone są osoby, które często korzystają z obiektów użyteczności publicznej i mają osłabiony układ odpornościowy.
Warto również wspomnieć o auto-inokulacji, czyli przenoszeniu wirusa z jednej części ciała na inną. Dotykanie istniejącej kurzajki, a następnie dotykanie innej partii skóry, może prowadzić do pojawienia się nowych brodawek w nowym miejscu. Jest to szczególnie częste w przypadku dzieci, które nie zawsze są świadome ryzyka i mogą nieumyślnie rozprzestrzeniać wirusa na swoim ciele. Zrozumienie tych mechanizmów jest kluczowe do podjęcia odpowiednich środków ostrożności i zapobiegania infekcji.
Czynniki sprzyjające rozwojowi kurzajek i osłabienie odporności organizmu
- Przewlekły stres: Długotrwały stres fizyczny lub psychiczny może prowadzić do obniżenia zdolności organizmu do zwalczania infekcji.
- Niewłaściwa dieta: Brak odpowiedniej ilości witamin i minerałów, a także nadmierne spożycie przetworzonej żywności, może negatywnie wpływać na funkcjonowanie układu odpornościowego.
- Niedobór snu: Zbyt mała ilość snu lub jego niska jakość zakłóca procesy regeneracyjne organizmu i osłabia jego zdolności obronne.
- Choroby przewlekłe: Cukrzyca, choroby autoimmunologiczne czy inne schorzenia, które obciążają organizm, mogą prowadzić do obniżenia odporności.
- Przyjmowanie niektórych leków: Leki immunosupresyjne, stosowane np. po transplantacjach narządów, celowo obniżają aktywność układu odpornościowego, co zwiększa podatność na infekcje wirusowe.
- Wiek: Niemowlęta i małe dzieci, których układ odpornościowy dopiero się rozwija, są bardziej podatne na infekcje. Podobnie osoby starsze, u których aktywność układu odpornościowego naturalnie maleje.
Uszkodzenia skóry stanowią kolejną kluczową grupę czynników sprzyjających. Nawet niewielkie skaleczenia, zadrapania, ukąszenia owadów, pęknięcia naskórka spowodowane suchością czy uszkodzenia spowodowane przez inne choroby skóry (np. egzema, łuszczyca) mogą stanowić „otwartą furtkę” dla wirusa HPV. Wirus łatwiej wnika w uszkodzoną skórę, omijając naturalne bariery ochronne. Dlatego też osoby pracujące fizycznie, sportowcy, a także osoby z tendencją do nadmiernego pocenia się (co może prowadzić do maceracji skóry) są bardziej narażone.
Częste moczenie skóry, na przykład u osób pracujących w wilgotnym środowisku lub często korzystających z basenów i saun, również sprzyja rozwojowi kurzajek. Wilgotna skóra jest bardziej podatna na uszkodzenia i stanowi idealne środowisko dla rozwoju wirusa. Długotrwałe narażenie na wilgoć może prowadzić do osłabienia bariery ochronnej naskórka, ułatwiając wnikanie wirusa.
Noszenie ciasnego obuwia, szczególnie w przypadku brodawek zlokalizowanych na stopach (tzw. kurzajki podeszwowe), może nasilać ucisk i tarcie, co sprzyja tworzeniu się mikrourazów i ułatwia rozwój wirusa. Ponadto, pocenie się stóp w ciasnym obuwiu tworzy wilgotne środowisko, które dodatkowo sprzyja infekcji. Niewłaściwa higiena stóp, na przykład brak regularnego mycia i osuszania, może również przyczyniać się do problemu.
Wreszcie, nawracające infekcje wirusowe, takie jak przeziębienie czy grypa, mogą chwilowo obniżyć funkcjonowanie układu odpornościowego, tworząc dogodne warunki do aktywacji utajonego wirusa HPV lub do zakażenia nowym szczepem. Zrozumienie tych czynników pozwala na lepsze zrozumienie, dlaczego niektóre osoby są bardziej podatne na kurzajki, a inne nie, oraz na wdrożenie odpowiednich działań profilaktycznych i leczniczych.
Różne typy kurzajek i ich charakterystyczne lokalizacje
Kurzajki nie są jednorodną grupą zmian skórnych. W zależności od typu wirusa HPV, który wywołał infekcję, oraz od lokalizacji na ciele, mogą przyjmować różne formy i wykazywać odmienne cechy. Poznanie tych różnic jest pomocne w ich rozpoznaniu i wyborze odpowiedniej metody leczenia. Oto najczęściej spotykane typy kurzajek:
- Brodawki zwykłe (kurzajki): Są to najczęściej występujące brodawki, zazwyczaj o szorstkiej, nierównej powierzchni, często z widocznymi czarnymi kropkami (zakrzepłe naczynia krwionośne). Mogą być cieliste, białawe lub szarawe. Najczęściej pojawiają się na palcach, dłoniach, łokciach i kolanach.
- Brodawki mozaikowe: Są to skupiska kilku brodawek zwykłych, które tworzą większą, płaską zmianę. Często występują na stopach, w miejscach narażonych na ucisk.
- Brodawki płaskie: Charakteryzują się gładką, płaską powierzchnią i są zazwyczaj mniejsze od brodawek zwykłych. Mogą mieć kolor cielisty, brązowawy lub szary. Częściej pojawiają się na twarzy, szyi, grzbietach dłoni i przedramionach. Ze względu na lokalizację na twarzy, mogą być szczególnie uciążliwe estetycznie.
- Brodawki nitkowate: Mają wydłużony, nitkowaty kształt i zazwyczaj pojawiają się na twarzy, w okolicach ust, nosa i oczu. Często są cieliste lub lekko brązowawe.
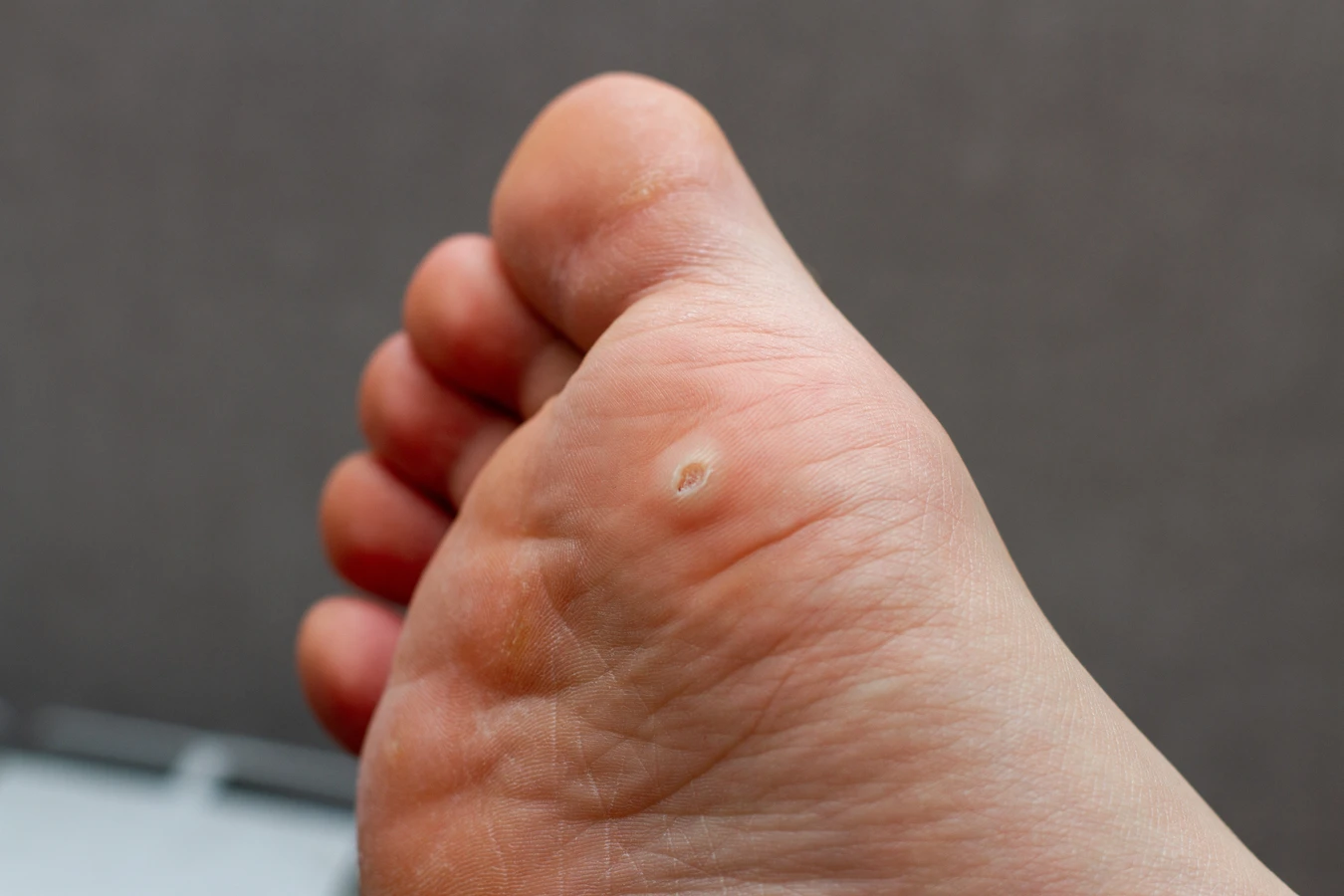
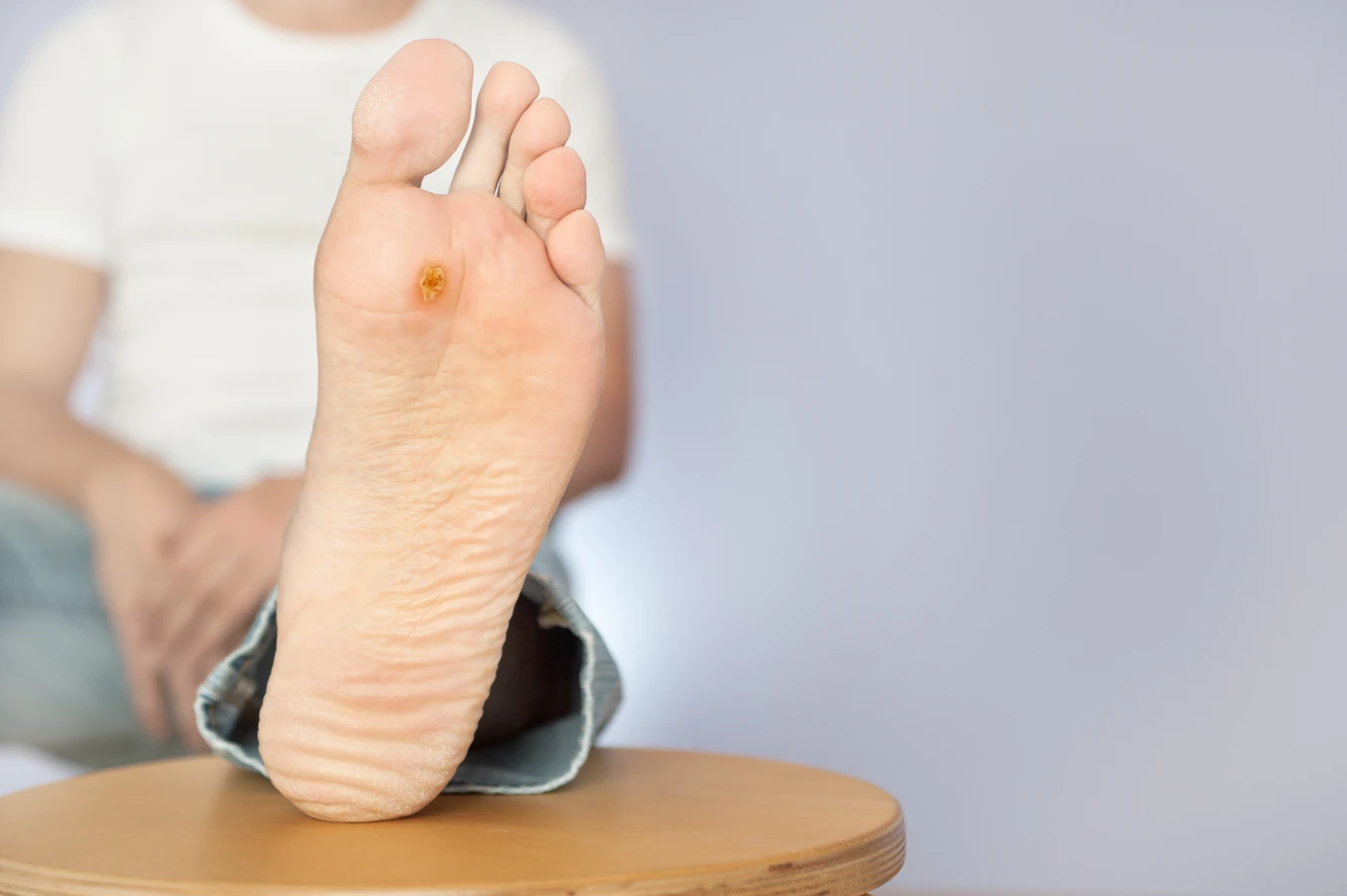
- Brodawki podeszwowe: Są to kurzajki lokalizujące się na podeszwach stóp. Mogą być bardzo bolesne podczas chodzenia, ponieważ ucisk przenosi się na ich korzeń. Często mają zrogowaciałą, twardą powierzchnię i mogą być trudne do odróżnienia od odcisków. Mogą rosnąć do wewnątrz, tworząc tzw. „mozaikowe” brodawki podeszwowe.
- Brodawki płciowe (kłykciny kończyste): Są to brodawki zlokalizowane w okolicach narządów płciowych, odbytu i wewnętrznej strony ud. Są spowodowane przez specyficzne typy wirusa HPV i wymagają odrębnego leczenia, często pod nadzorem lekarza.
Lokalizacja kurzajek ma istotne znaczenie nie tylko dla ich wyglądu, ale także dla sposobu, w jaki mogą wpływać na codzienne funkcjonowanie. Brodawki na dłoniach i palcach mogą być widoczne i stanowić powód do wstydu, a także łatwo przenosić się na inne osoby lub części ciała. Kurzajki na stopach mogą powodować ból i utrudniać chodzenie, a także prowadzić do rozwoju infekcji bakteryjnych, jeśli skóra jest uszkodzona.
Brodawki na twarzy, ze względu na ich widoczność, mogą być szczególnie problematyczne dla osób, które dbają o swój wygląd. Mogą wpływać na samoocenę i powodować dyskomfort psychiczny. Brodawki nitkowate, ze względu na ich delikatną strukturę, mogą być łatwo podrażnione i krwawić. Brodawki płciowe, oprócz dyskomfortu fizycznego, mogą budzić obawy związane z chorobami przenoszonymi drogą płciową i wymagają szczególnej uwagi.
Zrozumienie, z jakim typem kurzajki mamy do czynienia i gdzie jest ona zlokalizowana, pozwala na bardziej celowane podejście do leczenia. Niektóre metody, skuteczne w przypadku brodawek zwykłych, mogą być mniej efektywne lub wręcz niewskazane dla brodawek płciowych czy tych zlokalizowanych na twarzy. Dlatego też, w przypadku wątpliwości lub gdy kurzajki są liczne, bolesne lub umiejscowione w wrażliwych miejscach, zawsze warto skonsultować się z lekarzem dermatologiem.
Skuteczne metody zapobiegania powstawaniu nowych kurzajek i rozprzestrzenianiu się infekcji
Choć całkowite uniknięcie kontaktu z wirusem HPV jest trudne, istnieją skuteczne sposoby, aby zminimalizować ryzyko zarażenia i zapobiec powstawaniu nowych kurzajek. Kluczem jest świadomość i przestrzeganie podstawowych zasad higieny oraz dbanie o ogólną kondycję organizmu. Zrozumienie, kurzajki skąd się biorą, pozwala nam podjąć adekwatne kroki zapobiegawcze.
Utrzymanie wysokiego poziomu higieny osobistej jest fundamentalne. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zanieczyszczonymi powierzchniami lub po skorzystaniu z miejsc publicznych, znacząco zmniejsza ryzyko przeniesienia wirusa. Należy pamiętać o dokładnym osuszaniu skóry, ponieważ wirus HPV preferuje wilgotne środowisko.
W miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie, zawsze należy nosić klapki lub inny rodzaj obuwia ochronnego. Unikajmy chodzenia boso po mokrych podłogach. Po powrocie do domu, obuwie, które było noszone na zewnątrz, powinno być dokładnie czyszczone i suszone, aby zapobiec gromadzeniu się wirusów.
Unikajmy dzielenia się osobistymi przedmiotami, takimi jak ręczniki, golarki czy pilniki do paznokci. Są to potencjalne wektory wirusa, które mogą łatwo przenosić infekcję z jednej osoby na drugą. Jeśli ktoś w rodzinie ma kurzajki, należy stosować osobne ręczniki i dbać o dezynfekcję wspólnych powierzchni.
W przypadku istniejących kurzajek, kluczowe jest unikanie drapania, gryzienia czy wyrywania ich. Takie działania nie tylko mogą spowodować ból i krwawienie, ale także prowadzą do auto-inokulacji, czyli rozprzestrzeniania wirusa na inne partie ciała. Jeśli kurzajka jest na stopie, należy unikać jej dotykania podczas chodzenia i nosić odpowiednie obuwie, które minimalizuje ucisk.
Dbanie o zdrowy styl życia, który wspiera silny układ odpornościowy, jest równie ważne. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które pomagają organizmowi skutecznie zwalczać infekcje wirusowe, w tym wirusa HPV. W niektórych przypadkach, lekarz może zalecić suplementację witamin lub preparaty wzmacniające odporność.
Regularne badania profilaktyczne, zwłaszcza w przypadku osób z grupy ryzyka, mogą pomóc we wczesnym wykryciu zmian skórnych i wdrożeniu odpowiedniego leczenia. Pamiętajmy, że kurzajki, choć bywają uciążliwe, zazwyczaj nie stanowią poważnego zagrożenia dla zdrowia, ale ich profilaktyka i odpowiednie leczenie są ważne dla komfortu życia.
Współczesne metody leczenia kurzajek dostępne w medycynie
Gdy profilaktyka zawiedzie i pojawią się kurzajki, istnieje wiele skutecznych metod ich leczenia, które można podzielić na metody domowe oraz te dostępne w gabinecie lekarskim. Wybór metody zależy od wielkości, lokalizacji i liczby brodawek, a także od indywidualnych predyspozycji pacjenta. Zrozumienie, kurzajki skąd się biorą, pozwala lekarzowi dobrać najodpowiedniejszą terapię.
Metody dostępne w aptekach i drogeriach, często stosowane jako pierwsze kroki w leczeniu, opierają się głównie na działaniu keratolitycznym. Są to preparaty zawierające kwas salicylowy lub kwas mlekowy, które stopniowo zmiękczają i usuwają zrogowaciałą tkankę brodawki. Stosowanie tych preparatów wymaga cierpliwości i systematyczności, a efekty zazwyczaj pojawiają się po kilku tygodniach.
Krioterapię, czyli zamrażanie brodawek, można wykonać zarówno w warunkach domowych, jak i w gabinecie lekarskim. W domu dostępne są zestawy do samodzielnego zamrażania, które wykorzystują dwutlenek węgla lub mieszaninę eteru i propylenu. W gabinecie lekarskim stosuje się ciekły azot, który jest znacznie zimniejszy i skuteczniejszy. Procedura polega na aplikacji ekstremalnie niskiej temperatury na kurzajkę, co prowadzi do zniszczenia jej komórek.
Wypalanie laserowe to jedna z najskuteczniejszych metod usuwania kurzajek, szczególnie tych opornych na inne formy leczenia. Laser emituje wiązkę światła, która precyzyjnie niszczy tkankę brodawki. Metoda ta jest szybka, zazwyczaj bezbolesna (po zastosowaniu znieczulenia miejscowego) i charakteryzuje się krótkim okresem rekonwalescencji. Po zabiegu może pozostać niewielka blizna.
Elektrokoagulacja, czyli usuwanie kurzajek za pomocą prądu elektrycznego, jest również popularną metodą. Wysoka temperatura generowana przez prąd elektryczny powoduje ścięcie białek w komórkach brodawki, co prowadzi do jej zniszczenia. Zabieg ten jest skuteczny, ale może być nieco bolesny i wymaga zastosowania znieczulenia miejscowego.
Czasami, w przypadku uporczywych lub rozległych zmian, lekarz dermatolog może zdecydować o zastosowaniu terapii farmakologicznej z użyciem leków doustnych lub miejscowych preparatów o silniejszym działaniu, które wpływają na układ odpornościowy lub bezpośrednio na komórki wirusa. W niektórych sytuacjach, gdy kurzajki są szczególnie oporne lub budzą podejrzenia o złośliwość, może być konieczne wykonanie biopsji i badania histopatologicznego.
Warto pamiętać, że nawet po skutecznym usunięciu kurzajek, wirus HPV może pozostać w organizmie w stanie uśpienia. Dlatego też, kluczowe jest przestrzeganie zasad profilaktyki, aby zapobiec nawrotom infekcji. Konsultacja z lekarzem jest zawsze wskazana, jeśli domowe metody leczenia nie przynoszą rezultatów lub gdy pojawiają się jakiekolwiek wątpliwości co do charakteru zmiany skórnej.
„`