Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka, czyli HPV (Human Papillomavirus). Te niepozorne narośla, choć zazwyczaj niegroźne, mogą być źródłem dyskomfortu, bólu, a także stanowić problem estetyczny. Zrozumienie, od czego robią się kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego radzenia sobie z nimi. Wirus HPV, który jest przyczyną powstawania kurzajek, jest bardzo rozpowszechniony i istnieje ponad 100 jego typów. Niektóre z nich atakują skórę, prowadząc do rozwoju brodawek, podczas gdy inne mogą mieć poważniejsze konsekwencje zdrowotne. Infekcja wirusem HPV następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub kontakt z przedmiotami, na których wirus przetrwał.
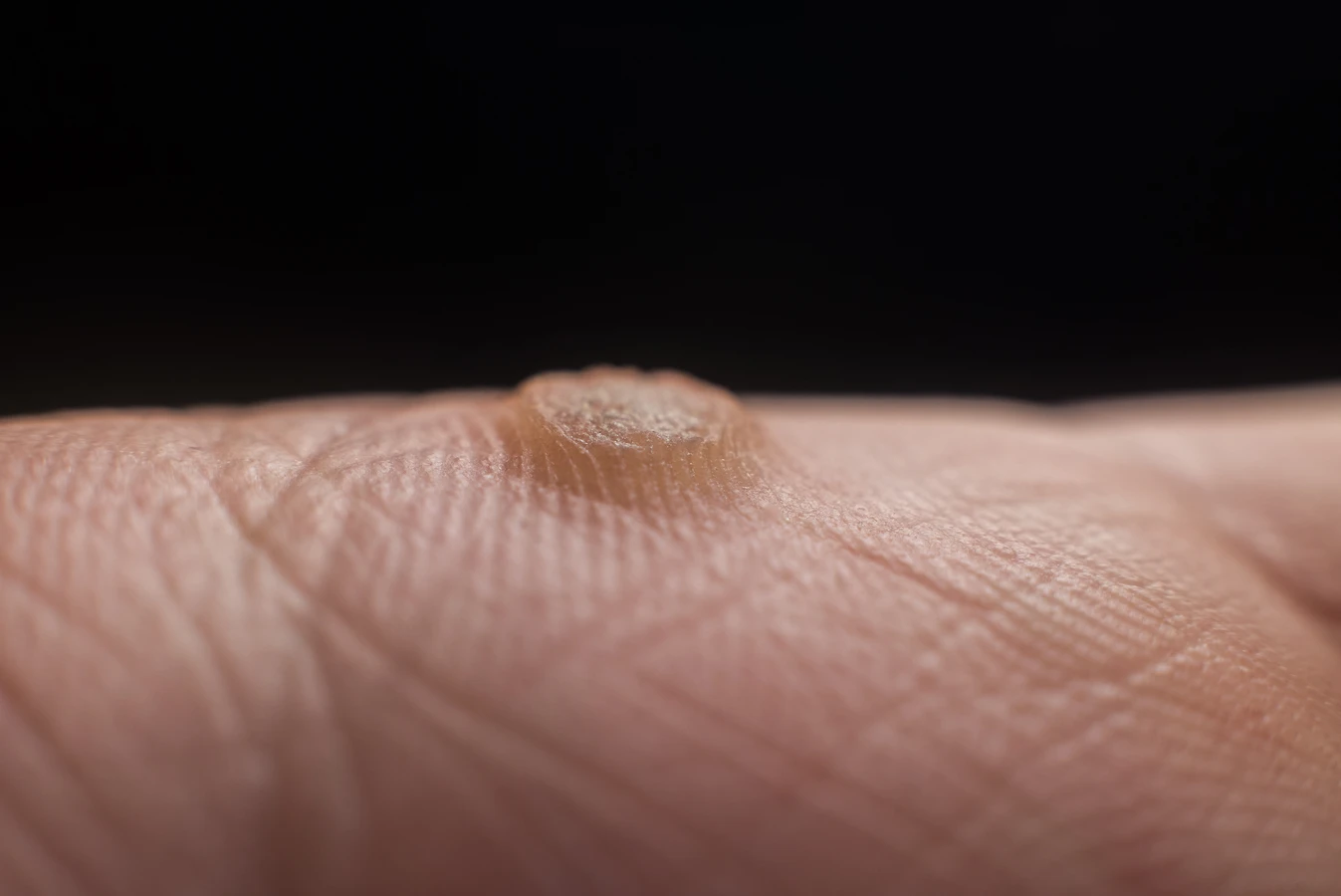
Rozpoznanie kurzajki nie jest zazwyczaj trudne, choć czasami można ją pomylić z innymi zmianami skórnymi. Typowa kurzajka ma szorstką, grudkowatą powierzchnię, często z czarnymi punktami widocznymi w środku – są to zakrzepłe naczynia krwionośne. Kolor kurzajki może być różny, od cielistego po brązowy, a jej wielkość waha się od kilku milimetrów do nawet centymetra. Lokalizacja kurzajek jest również bardzo zróżnicowana – najczęściej pojawiają się na dłoniach, palcach, stopach (tzw. kurzajki podeszwowe) i łokciach, ale mogą wystąpić praktycznie na każdej części ciała. Niektóre typy HPV wywołują kurzajki płaskie, które są gładsze i mniejsze, często występujące w skupiskach, szczególnie na twarzy i grzbietach dłoni. Inne, bardziej uciążliwe, to kurzajki mozaikowe, które tworzą większe, bolesne obszary. Ważne jest, aby odróżnić kurzajki od znamion czy innych zmian skórnych, dlatego w razie wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Wirus HPV jest niezwykle odporny i potrafi przetrwać w środowisku zewnętrznym przez długi czas, co sprzyja jego rozprzestrzenianiu. Wilgotne i ciepłe środowiska, takie jak baseny, szatnie czy sauny, są idealnymi miejscami do namnażania się wirusa. Dlatego też osoby często korzystające z takich miejsc są bardziej narażone na infekcję. Układ odpornościowy odgrywa kluczową rolę w walce z wirusem. U osób z silną odpornością infekcja może przebiegać bezobjawowo, a wirus może zostać samoistnie zwalczony przez organizm. Natomiast u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy po prostu w okresach wzmożonego stresu, kurzajki mogą łatwiej się rozwijać i być trudniejsze do usunięcia. Ponadto, drobne skaleczenia, otarcia czy pęknięcia skóry stanowią otwartą „bramę” dla wirusa, ułatwiając mu wniknięcie do organizmu.
Główne przyczyny powstawania kurzajek u dzieci i dorosłych
Kurzajki, nazywane fachowo brodawkami wirusowymi, są problemem dotykającym zarówno najmłodszych, jak i osoby dorosłe. Główną i jedyną przyczyną ich powstawania jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle powszechny i występuje w wielu odmianach, z których kilkadziesiąt jest odpowiedzialnych za zmiany skórne w postaci kurzajek. Wirus HPV przenosi się głównie przez bezpośredni kontakt ze skórą osoby zakażonej. Oznacza to, że wystarczy dotknąć kurzajki lub skóry, na której znajduje się wirus, aby doszło do infekcji. Dzieci, ze względu na swoją ciekawość świata i skłonność do częstego dotykania różnych powierzchni, a także dzielenia się zabawkami czy przedmiotami, są szczególnie narażone na zakażenie. Ich układ odpornościowy, wciąż rozwijający się, może być mniej skuteczny w zwalczaniu wirusa, co sprzyja powstawaniu brodawek.
U dorosłych mechanizm powstawania kurzajek jest podobny. Kluczowe jest jednak zrozumienie, że nie każda osoba, która miała kontakt z wirusem HPV, rozwinie kurzajki. Tutaj do gry wchodzi indywidualna odporność organizmu. Osoby z silnym układem immunologicznym często potrafią skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany. Natomiast osoby z osłabioną odpornością, na przykład w wyniku chorób przewlekłych (jak cukrzyca, HIV), przyjmowania leków immunosupresyjnych (po przeszczepach organów, w leczeniu chorób autoimmunologicznych), a także osoby starsze lub poddane silnemu stresowi, są bardziej podatne na rozwój kurzajek. Ponadto, uszkodzenia skóry, takie jak skaleczenia, zadrapania, otarcia czy nawet suchość skóry, ułatwiają wirusowi wniknięcie do organizmu i zainicjowanie infekcji. Stąd też często pojawianie się kurzajek w miejscach narażonych na mikrourazy, jak na przykład stopy, które mogą być otarte przez źle dopasowane obuwie.
Środowisko, w którym przebywamy, ma również niebagatelne znaczenie. Wilgotne i ciepłe miejsca, takie jak publiczne baseny, sauny, siłownie, a także wspólne łazienki czy szatnie, stanowią idealne warunki do przetrwania i rozprzestrzeniania się wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zarażenia się wirusem brodawczaka. Wirus może przetrwać na mokrych powierzchniach, ręcznikach czy innych przedmiotach, z którymi kontaktuje się osoba zainfekowana. Dlatego tak ważne jest zachowanie zasad higieny w miejscach publicznych. Również osobiste nawyki higieniczne odgrywają rolę. Dzielenie się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku może być drogą przenoszenia wirusa. Warto pamiętać, że kurzajki są zaraźliwe, dlatego kontakt z nimi lub przedmiotami, które miały z nimi styczność, może prowadzić do powstania nowych zmian.
Jak wirus HPV wywołuje powstanie kurzajek skórnych
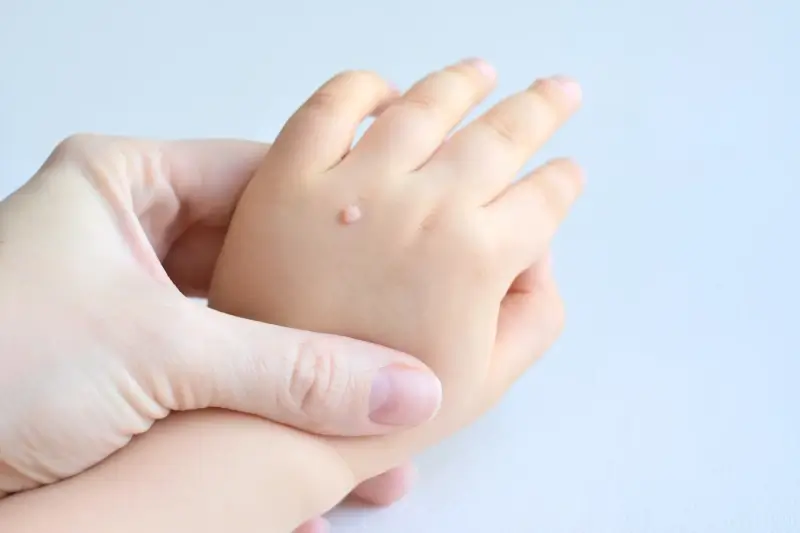
Następnie, wirus indukuje nieprawidłowy wzrost i namnażanie się zakażonych komórek. Ten nadmierny rozrost komórek naskórka prowadzi do powstania charakterystycznej, wypukłej i szorstkiej struktury, którą znamy jako kurzajkę. Proces ten może trwać od kilku tygodni do kilku miesięcy od momentu zakażenia, a czas inkubacji jest bardzo zmienny i zależy od wielu czynników, w tym od typu wirusa, jego liczby oraz stanu układu odpornościowego zainfekowanej osoby. Wirus HPV nie tylko powoduje nadmierny wzrost komórek, ale także wpływa na ich różnicowanie, co prowadzi do powstania specyficznych cech kurzajek, takich jak wspomniane wcześniej czarne punkciki, będące zakrzepłymi naczyniami krwionośnymi, które odżywiają narośl.
Ważnym aspektem jest również to, że wirus HPV może pozostawać uśpiony w organizmie przez długi czas. Oznacza to, że osoba może być nosicielem wirusa, nie wykazując żadnych objawów w postaci kurzajek. Jednak pod wpływem czynników osłabiających odporność, takich jak stres, choroba, niedożywienie czy terapia hormonalna, wirus może ponownie stać się aktywny i doprowadzić do powstania nowych brodawek. Ponadto, samoistne usuwanie kurzajek jest możliwe i często wynika właśnie z reakcji obronnej układu odpornościowego, który w końcu rozpoznaje i zwalcza wirusa. Proces ten może być długotrwały, ale w wielu przypadkach skóra powraca do normy bez interwencji medycznej. Zrozumienie tego mechanizmu jest kluczowe dla profilaktyki i leczenia, ponieważ skupia się ono na eliminacji wirusa lub stymulacji odpowiedzi immunologicznej organizmu.
Czynniki zwiększające ryzyko pojawienia się kurzajek
Istnieje szereg czynników, które mogą znacząco zwiększyć prawdopodobieństwo zarażenia się wirusem HPV i w konsekwencji rozwinięcia się kurzajek. Jednym z kluczowych czynników jest osłabienie układu odpornościowego. Kiedy nasz system obronny jest w dobrej kondycji, jest w stanie skutecznie zwalczać wirusy, zanim zdążą one spowodować jakiekolwiek objawy. Jednakże, wszelkie stany obniżające odporność, takie jak przewlekły stres, niedobory snu, nieodpowiednia dieta, choroby przewlekłe (np. cukrzyca, choroby autoimmunologiczne), a także przyjmowanie leków immunosupresyjnych (stosowanych np. po przeszczepach narządów lub w leczeniu chorób zapalnych), czynią organizm bardziej podatnym na infekcje, w tym na wirusa HPV. U osób z osłabioną odpornością, kurzajki mogą być liczniejsze, trudniejsze do leczenia i częściej nawracać.
Kolejnym istotnym czynnikiem jest uszkodzenie bariery ochronnej skóry. Wirus HPV najczęściej przenika do organizmu przez drobne skaleczenia, zadrapania, pęknięcia czy otarcia. Dlatego miejsca na ciele, które są szczególnie narażone na urazy mechaniczne lub uszkodzenia termiczne, są bardziej podatne na infekcję. Przykładem mogą być stopy, które są narażone na otarcia od obuwia, skaleczenia od ostrych przedmiotów, a także wilgoć i wysoka temperatura w butach, co sprzyja rozwojowi wirusa. Podobnie dłonie, które często stykają się z różnymi powierzchniami i są bardziej narażone na drobne skaleczenia podczas codziennych czynności. Regularne nawilżanie skóry i dbanie o jej integralność może stanowić pewną formę profilaktyki.
Warto również zwrócić uwagę na czynniki środowiskowe i higieniczne. Miejsca takie jak baseny, sauny, siłownie, szatnie publiczne czy sale gimnastyczne, charakteryzujące się dużą wilgotnością i ciepłem, są idealnymi siedliskami dla wirusa HPV. Chodzenie boso w takich miejscach, szczególnie po mokrych podłogach, znacząco zwiększa ryzyko zarażenia. Nieodpowiednia higiena osobista, taka jak dzielenie się ręcznikami, obuwiem, czy przedmiotami higieny osobistej, również może przyczynić się do przenoszenia wirusa. Należy pamiętać, że kurzajki są zmianami zakaźnymi, dlatego unikanie bezpośredniego kontaktu z nimi jest kluczowe. Dodatkowo, pewne grupy zawodowe, które mają częsty kontakt z powierzchniami publicznymi lub pracują w wilgotnych warunkach, mogą być bardziej narażone.
Jak dochodzi do zarażenia kurzajkami w życiu codziennym
Zarażenie kurzajkami, czyli brodawkami wirusowymi, jest procesem, który najczęściej zachodzi poprzez bezpośredni kontakt z wirusem HPV. Wirus ten jest obecny na skórze osób zakażonych, a także może przetrwać na powierzchniach, z którymi takie osoby miały kontakt. W codziennym życiu istnieje wiele sytuacji, w których łatwo o takie narażenie. Najczęstszym sposobem przenoszenia jest bezpośredni kontakt skóra do skóry. Na przykład, przypadkowe dotknięcie kurzajki u innej osoby, nawet jeśli nie jest ona świadoma jej obecności, może doprowadzić do przeniesienia wirusa. Dzieci, bawiąc się ze sobą i dzieląc się zabawkami, często nieświadomie przekazują sobie wirusa.
Kolejnym częstym sposobem zarażenia są miejsca publiczne o podwyższonej wilgotności i temperaturze. Publiczne baseny, sauny, szatnie, prysznice, a także siłownie to miejsca, gdzie wirus HPV czuje się doskonale i może przetrwać na mokrych powierzchniach, takich jak podłogi, maty czy ręczniki. Chodzenie boso w takich miejscach jest jednym z głównych czynników ryzyka. Wirus może łatwo wniknąć do organizmu przez drobne skaleczenia czy otarcia na stopach, które są tam powszechne. Dlatego zaleca się noszenie obuwia ochronnego w takich miejscach. Przenoszenie wirusa może nastąpić również poprzez wspólne użytkowanie przedmiotów, takich jak ręczniki, dywaniki łazienkowe, czy nawet narzędzia kosmetyczne, jeśli nie są one odpowiednio dezynfekowane.
Istotną rolę odgrywa również autoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną. Osoba posiadająca kurzajkę może nieświadomie przenieść wirusa na inne obszary skóry podczas drapania lub dotykania zmiany. Na przykład, osoba z kurzajką na dłoni, która następnie dotknie swojej twarzy, może spowodować powstanie kurzajki na twarzy. Podobnie, kurzajki na stopach mogą być przenoszone na inne części stopy lub nawet na ręce. Ten mechanizm jest szczególnie częsty u osób z obniżoną odpornością lub u dzieci, które mają tendencję do częstszego dotykania zmian skórnych. Zrozumienie tych dróg transmisji jest kluczowe dla zapobiegania rozprzestrzenianiu się kurzajek i ochrony siebie oraz innych przed infekcją.
Gdzie najczęściej pojawiają się kurzajki i jakie są ich rodzaje
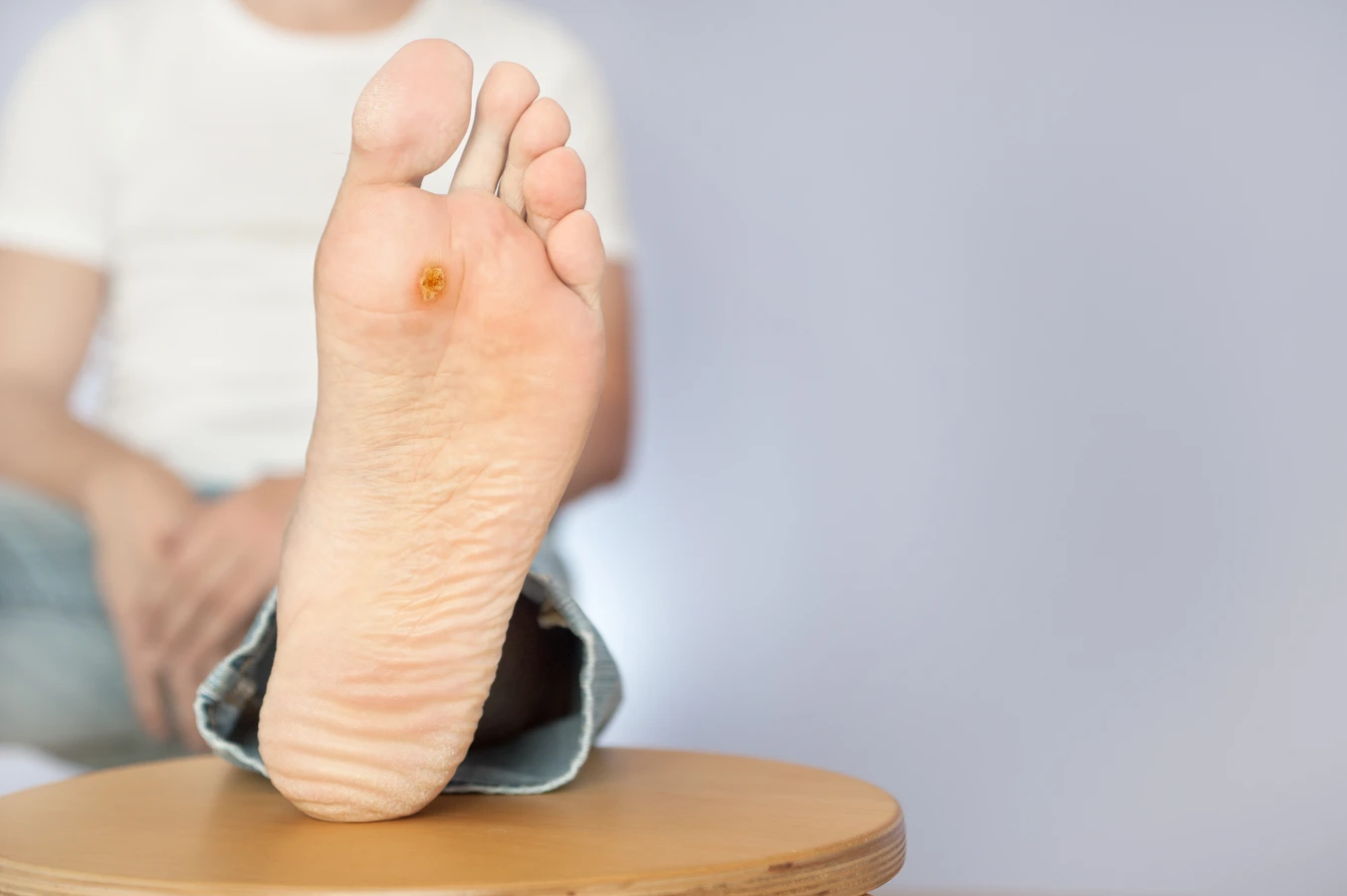
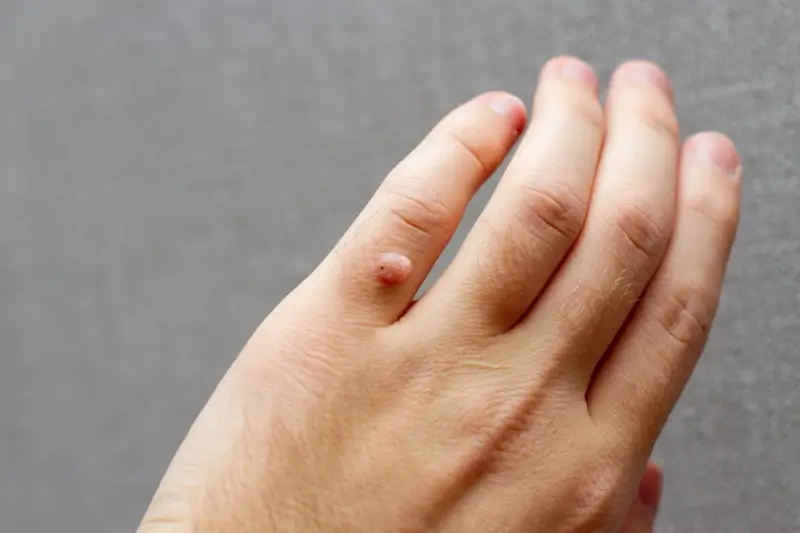
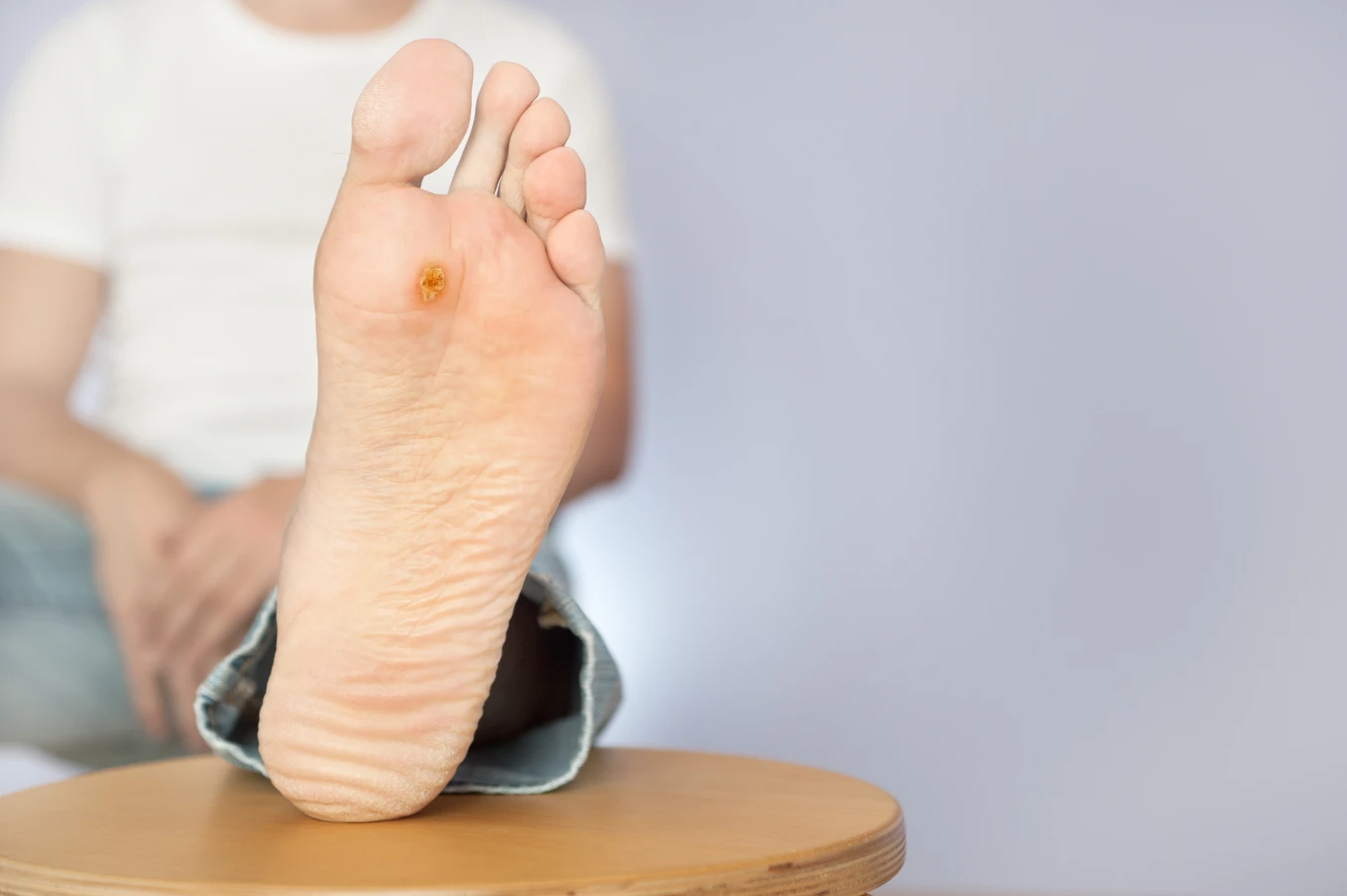
Kurzajki, wywoływane przez wirusa HPV, mogą pojawiać się praktycznie na każdej części ciała, jednak niektóre lokalizacje są znacznie bardziej predysponowane do ich rozwoju. Najczęściej spotykane są na dłoniach i palcach, gdzie skóra jest często narażona na kontakt z różnymi powierzchniami i mikrourazami. Na dłoniach przyjmują zazwyczaj postać twardych, kalafiorowatych narośli. Bardzo powszechne są również kurzajki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one płaskie i mogą być bardzo bolesne, przypominając modzele. Często pokryte są zrogowaciałą skórą, a ich obecność może utrudniać chodzenie.
Inne często spotykane miejsca to łokcie i kolana, zwłaszcza u dzieci, które mają tendencję do upadków i otarć tych okolic. Na twarzy, zwłaszcza w okolicy brody i ust, mogą pojawiać się kurzajki płaskie. Są one mniejsze, gładsze i często występują w skupiskach, co czyni je trudniejszymi do zaakceptowania ze względów estetycznych. Rzadziej, ale jednak, kurzajki mogą pojawiać się również na skórze głowy, w okolicach intymnych (brodawki płciowe, choć wywoływane przez inne typy HPV niż te skórne, są związane z tym samym wirusem) czy nawet na paznokciach. Lokalizacja kurzajki może wpływać na sposób jej leczenia i komfort życia osoby zakażonej.
Istnieje wiele rodzajów kurzajek, które różnią się wyglądem, lokalizacją i często również typem wirusa HPV, który je wywołuje. Do najczęstszych należą:
- Kurzajki zwykłe (pospolite): Najbardziej typowe, występujące najczęściej na dłoniach, palcach i kolanach. Mają szorstką, nierówną powierzchnię i są zazwyczaj twarde.
- Kurzajki podeszwowe: Zlokalizowane na podeszwach stóp, często są płaskie i bolesne pod wpływem nacisku. Mogą być otoczone zrogowaciałą skórą.
- Kurzajki płaskie: Mniejsze, gładkie, lekko wypukłe zmiany, które często występują w skupiskach, zwłaszcza na twarzy, szyi i grzbietach dłoni.
- Kurzajki nitkowate: Długie, cienkie narośla, które najczęściej pojawiają się w okolicach ust, nosa lub na szyi.
- Kurzajki okołopaznokciowe: Rozwijają się wokół paznokci u rąk lub nóg, mogą być bolesne i powodować deformacje paznokci.
Rozpoznanie rodzaju kurzajki jest ważne dla doboru odpowiedniej metody leczenia, choć wiele z nich można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty. W przypadku wątpliwości lub uporczywych zmian, zawsze warto skonsultować się z lekarzem dermatologiem.
Kiedy warto zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest niegroźna i można je skutecznie leczyć domowymi metodami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza staje się konieczna. Przede wszystkim, jeśli kurzajka jest zlokalizowana w miejscu, które utrudnia codzienne funkcjonowanie lub jest źródłem znacznego bólu, warto skonsultować się ze specjalistą. Dotyczy to zwłaszcza kurzajek podeszwowych, które mogą znacząco wpływać na sposób chodzenia i powodować dyskomfort przy każdym kroku. Lekarz dermatolog może zaproponować bardziej skuteczne metody leczenia, takie jak krioterapia, laseroterapia czy elektrokoagulacja, które są zazwyczaj szybsze i bardziej efektywne niż metody domowe.
Kolejnym sygnałem alarmowym jest sytuacja, gdy kurzajka szybko rośnie, zmienia kolor, krwawi, swędzi lub zaczyna przypominać inne zmiany skórne, takie jak znamiona barwnikowe. W takich przypadkach istnieje podejrzenie, że może to być coś więcej niż zwykła brodawka wirusowa, a dokładna diagnoza jest niezbędna. Lekarz będzie w stanie odróżnić kurzajkę od innych, potencjalnie groźnych zmian skórnych i wdrożyć odpowiednie leczenie. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy chorujący na cukrzycę. U tych osób infekcje wirusowe mogą mieć bardziej agresywny przebieg, a leczenie kurzajek może być bardziej skomplikowane. W ich przypadku zaleca się konsultację lekarską nawet przy niewielkich zmianach.
Należy również zgłosić się do lekarza, jeśli kurzajki nawracają pomimo stosowanego leczenia, lub jeśli pojawia się ich duża liczba w krótkim czasie. Może to świadczyć o tym, że wirus jest bardzo aktywny, a organizm ma trudności z jego zwalczeniem. Lekarz może wtedy zalecić bardziej intensywną terapię, a także wykonać badania w celu oceny stanu układu odpornościowego. Warto również pamiętać o szczególnym przypadku, jakim są kurzajki u dzieci. Chociaż u dzieci często obserwuje się samoistne ustępowanie kurzajek, w przypadku zmian bolesnych, rozległych lub w miejscach narażonych na infekcje (np. okolice intymne), konsultacja lekarska jest wskazana. Zawsze warto mieć na uwadze, że profesjonalna diagnoza i odpowiednio dobrane leczenie są kluczowe dla skutecznego pozbycia się kurzajek i uniknięcia powikłań.
„`