Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Te niegroźne, choć często uciążliwe narośla mogą pojawić się na różnych częściach ciała, od dłoni i stóp po okolice intymne. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do zapobiegania ich rozprzestrzenianiu się i skutecznego leczenia. Wirus HPV, będący przyczyną kurzajek, jest niezwykle powszechny – szacuje się, że ponad 80% populacji w pewnym momencie życia ulegnie zakażeniu. Wirus ten preferuje ciepłe i wilgotne środowisko, co sprawia, że miejsca takie jak baseny, siłownie czy szatnie są potencjalnymi ogniskami zakażenia.
Rozpoznanie kurzajki zazwyczaj nie stanowi problemu. Charakteryzują się one szorstką, zrogowaciałą powierzchnią, często o nieregularnym kształcie. Mogą być płaskie lub wypukłe, przybierając barwę od cielistej po brązową. Niektóre kurzajki, szczególnie te na stopach (tzw. kurzajki podeszwowe), mogą być bolesne podczas chodzenia ze względu na nacisk wywierany przez podłoże. Inne, na przykład na dłoniach, mogą być jedynie defektem kosmetycznym lub powodować dyskomfort podczas wykonywania codziennych czynności. Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona czy odciski, ponieważ metody leczenia mogą się różnić. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę.
Zrozumienie wirusa HPV jako głównej przyczyny powstawania kurzajek
Kluczowym czynnikiem etiologicznym kurzajek jest wirus brodawczaka ludzkiego, czyli HPV. Istnieje ponad 150 różnych typów tego wirusa, a niektóre z nich są odpowiedzialne za powstawanie brodawek skórnych. Wirus HPV atakuje komórki naskórka, powodując ich niekontrolowany rozrost i tworzenie się charakterystycznych zmian. Zakażenie zazwyczaj następuje poprzez bezpośredni kontakt ze skórą osoby zakażonej lub kontakt z przedmiotami, na których znajdują się cząsteczki wirusa. Wirus potrafi przetrwać na powierzchniach takich jak ręczniki, obuwie czy podłogi w miejscach publicznych przez pewien czas, co ułatwia jego transmisję. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym zakażenie może przebiegać bezobjawowo, a wirus może zostać samoistnie wyeliminowany. Niestety, u części osób, zwłaszcza tych z osłabioną odpornością (np. z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub w podeszłym wieku), wirus może namnażać się i prowadzić do rozwoju kurzajek. Warto podkreślić, że wirus HPV, choć powszechny, jest zazwyczaj łagodny i większość jego typów nie jest związana z rozwojem nowotworów. Jednakże niektóre typy HPV, zwłaszcza te przenoszone drogą płciową, mogą zwiększać ryzyko rozwoju raka szyjki macicy, odbytu czy gardła, dlatego tak ważne jest profilaktyczne szczepienia przeciwko HPV.
Główne drogi zakażenia wirusem HPV prowadzące do kurzajek
Zakażenie wirusem HPV, a co za tym idzie, powstawanie kurzajek, może nastąpić na kilka sposobów. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną. Wirus łatwo przenosi się, gdy uszkodzona skóra (nawet niewielkie otarcie, zadrapanie czy pęknięcie) ma kontakt z wirusem obecnym na skórze innej osoby. Szczególnie narażone są dłonie, które często dotykają różnych powierzchni i wchodzą w kontakt z innymi ludźmi. Dzieci, ze względu na częste zabawy i brak świadomości zagrożenia, są szczególnie podatne na zakażenie wirusem HPV.
Oprócz bezpośredniego kontaktu, wirus HPV może przenosić się również pośrednio, poprzez wspólne korzystanie z przedmiotów osobistego użytku lub przebywanie w miejscach o podwyższonym ryzyku. Oto lista najczęstszych dróg zakażenia:
- Wspólne korzystanie z ręczników, odzieży czy obuwia.
- Kontakt z zakażonymi powierzchniami w miejscach publicznych, takich jak baseny, sauny, łaźnie, siłownie, szatnie, prysznice, a także toalety publiczne.
- Uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia, które stanowią „wrota” dla wirusa.
- Samozakażenie – przeniesienie wirusa z jednej części ciała na inną, na przykład przez dotknięcie kurzajki, a następnie innej części skóry.
- Kontakt z zakażonymi narzędziami, na przykład podczas zabiegów kosmetycznych, manicure czy pedicure, jeśli nie są one odpowiednio sterylizowane.
Często zdarza się, że osoby zakażone nie zdają sobie sprawy z obecności wirusa, ponieważ kurzajki mogą pojawić się z opóźnieniem, a niektóre typy wirusa mogą nie powodować żadnych widocznych zmian. Dlatego tak ważne jest przestrzeganie zasad higieny osobistej i unikanie kontaktu z potencjalnie zakażonymi powierzchniami, szczególnie w miejscach, gdzie gromadzi się wilgoć.
Czynniki sprzyjające powstawaniu kurzajek i osłabiona odporność organizmu
Choć wirus HPV jest przyczyną kurzajek, nie każda osoba zakażona wirusem rozwija brodawki. Istnieje szereg czynników, które mogą zwiększać podatność na rozwój tych zmian skórnych. Jednym z najważniejszych czynników jest obniżona aktywność układu odpornościowego. Kiedy nasz system immunologiczny jest osłabiony, organizm ma trudności z rozpoznaniem i zwalczaniem wirusa HPV, co ułatwia mu namnażanie się i prowadzi do powstawania kurzajek. Osłabienie odporności może być spowodowane różnymi przyczynami, takimi jak przewlekły stres, niedobór snu, nieodpowiednia dieta, choroby autoimmunologiczne, infekcje wirusowe (np. grypa), a także przyjmowanie niektórych leków, na przykład kortykosteroidów czy leków immunosupresyjnych po przeszczepach narządów.
Dodatkowo, pewne nawyki i warunki życia mogą sprzyjać powstawaniu kurzajek. Wilgotna skóra, na przykład po długim zanurzeniu w wodzie, staje się bardziej miękka i podatna na uszkodzenia, co ułatwia wirusowi wniknięcie. Dlatego osoby spędzające dużo czasu na basenie, w saunie lub pracujące w wilgotnym środowisku są bardziej narażone. Podobnie, drobne urazy skóry, takie jak zadrapania, skaleczenia czy otarcia, tworzą otwarte „drzwi” dla wirusa. Nawet niewielkie pęknięcia skóry na stopach, często pojawiające się w wyniku noszenia niewygodnego obuwia, mogą stać się miejscem infekcji. Warto również wspomnieć o specyficznych rodzajach kurzajek, które mają swoje predyspozycje – na przykład kurzajki na dłoniach częściej pojawiają się u osób, które mają nawyk obgryzania paznokci lub skórek.
Różne rodzaje kurzajek i ich lokalizacja na ciele człowieka
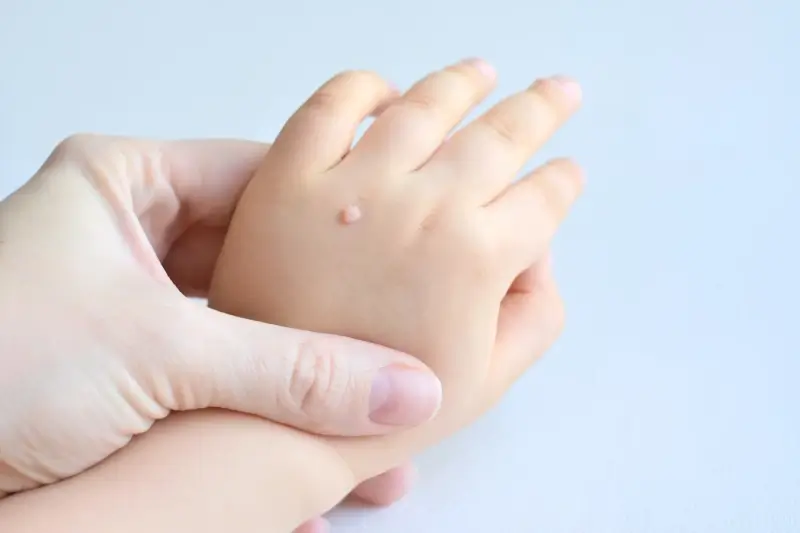
Kurzajki, mimo że wywoływane przez ten sam wirus, mogą przyjmować różne formy i pojawiać się w różnych lokalizacjach na ciele. Zrozumienie tych różnic jest istotne dla właściwej diagnozy i doboru odpowiedniej metody leczenia. Najczęściej spotykane są kurzajki zwykłe (verruca vulgaris), które zwykle pojawiają się na palcach, dłoniach i kolanach. Charakteryzują się szorstką, grudkowatą powierzchnią i mogą być pojedyncze lub występować w skupiskach.
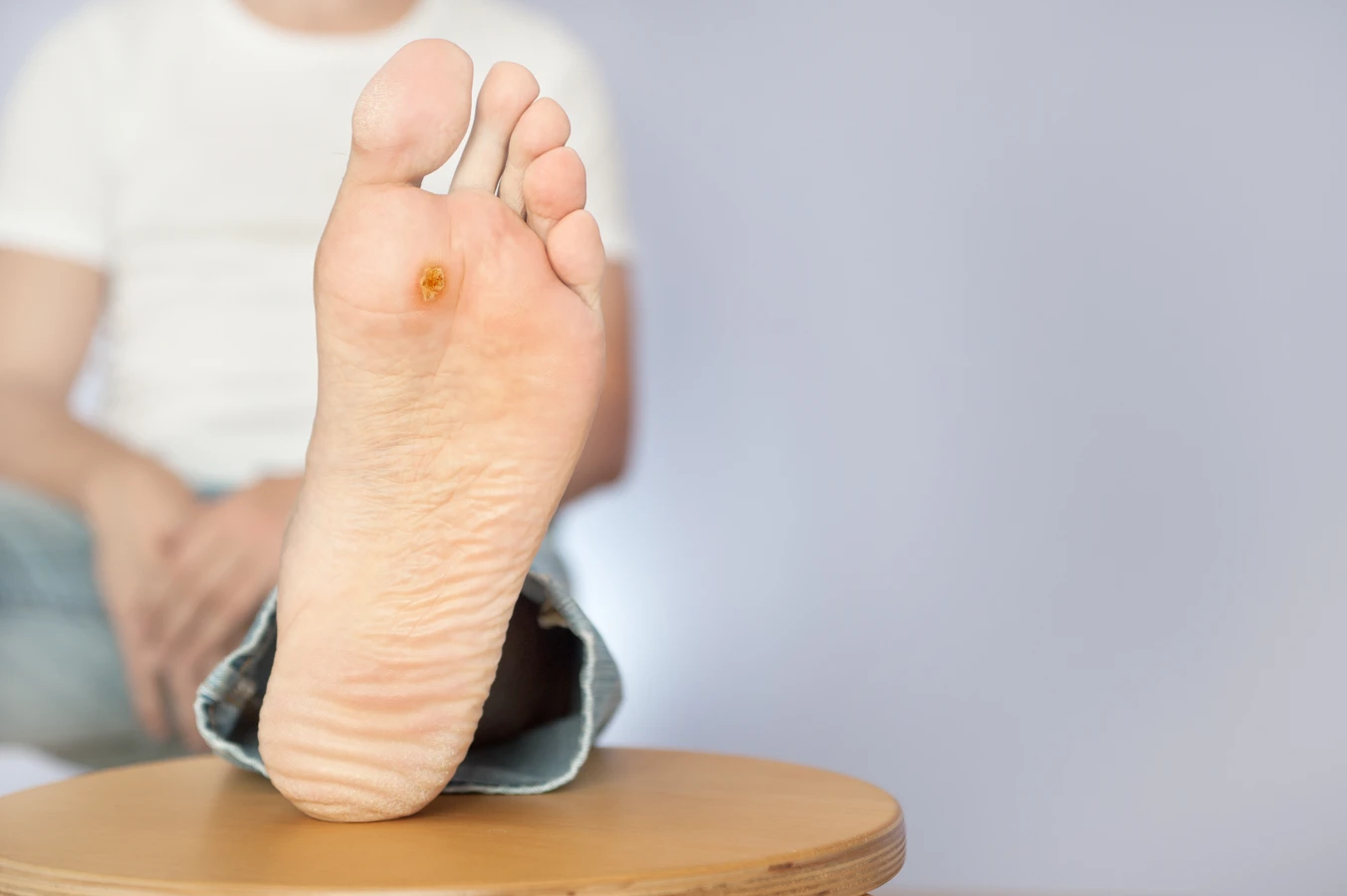
Kolejnym powszechnym typem są kurzajki podeszwowe (verruca plantaris), które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one wciśnięte głęboko w skórę, co może powodować ból. Mogą mieć również obecność czarnych kropek, które są wynikami zatrzymanego krwawienia w naczyniach włosowatych. Bardzo uciążliwe bywają kurzajki płaskie (verruca plana), które zazwyczaj występują na twarzy, grzbietach dłoni i nadgarstkach. Są one mniejsze, gładkie i mają płaską, lekko wyniosłą powierzchnię, często o żółtawym zabarwieniu. Szczególną grupę stanowią kurzajki okołopaznokciowe (verrucae circumunguales), które rozwijają się wokół paznokci u rąk i nóg, bywają bolesne i trudne do leczenia. Warto również wspomnieć o kurzajkach mozaikowych, które są skupiskiem wielu małych brodawek tworzących większą, bolesną zmianę.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skoro wiemy już, od czego powstają kurzajki, kluczowe staje się omówienie metod zapobiegania ich powstawaniu i rozprzestrzenianiu. Podstawą profilaktyki jest unikanie kontaktu z wirusem HPV. Oznacza to przede wszystkim dbanie o higienę osobistą i stosowanie zasad bezpieczeństwa w miejscach publicznych. Warto pamiętać, że wirus lubi ciepłe i wilgotne środowisko, dlatego należy zwracać szczególną uwagę na miejsca takie jak baseny, sauny, siłownie, szatnie i wspólne prysznice. Noszenie klapek lub specjalnego obuwia w tych miejscach znacząco zmniejsza ryzyko zakażenia. Po skorzystaniu z takich obiektów, należy dokładnie umyć i osuszyć stopy, aby zapobiec namnażaniu się drobnoustrojów.
Istotne jest również unikanie wspólnego korzystania z przedmiotów osobistego użytku, takich jak ręczniki, skarpetki, obuwie czy narzędzia do pielęgnacji paznokci. Jeśli na ciele pojawiła się już kurzajka, należy unikać jej drapania, gryzienia czy rozdrapywania, ponieważ może to prowadzić do jej rozprzestrzeniania się na inne partie ciała (samozakażenie) lub zakażenia innych osób. Warto również wzmocnić swój układ odpornościowy poprzez zdrową dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu. Wzmocniony organizm jest w stanie skuteczniej walczyć z wirusem HPV i zapobiegać rozwojowi brodawek. Dodatkowo, dla osób szczególnie narażonych, np. poprzez częste urazy skóry, zaleca się stosowanie środków ochronnych, takich jak kremy nawilżające zapobiegające pękaniu skóry.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Chociaż większość kurzajek jest łagodna i można je leczyć domowymi sposobami lub metodami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja z lekarzem. Przede wszystkim, jeśli nie jesteśmy pewni, czy zmiana skórna jest faktycznie kurzajką, warto udać się do dermatologa. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę i odróżnić ją od innych, potencjalnie groźniejszych schorzeń, takich jak znamiona barwnikowe, brodawki łojotokowe czy nawet nowotwory skóry. Szybka i trafna diagnoza jest kluczowa dla skutecznego leczenia.
Należy również zgłosić się do lekarza, jeśli kurzajki są bardzo liczne, szybko się rozprzestrzeniają lub są zlokalizowane w miejscach trudnych do samodzielnego leczenia, takich jak okolice intymne, twarz czy okolice oczu. Szczególnie niebezpieczne mogą być kurzajki w okolicach intymnych, które są często związane z typami wirusa HPV o podwyższonym ryzyku onkogennym. Ból, krwawienie, sączenie lub zmiany w wyglądzie kurzajki (np. szybki wzrost, zmiana koloru) również powinny być sygnałem do natychmiastowej wizyty u specjalisty. Osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, chorujące na cukrzycę lub przyjmujące leki immunosupresyjne, powinny być pod stałą opieką lekarską w przypadku pojawienia się kurzajek, ponieważ ich leczenie może być trudniejsze, a ryzyko powikłań wyższe.