„`html
Kurzajki, zwane potocznie brodawkami, są powszechnym problemem dermatologicznym, z którym zmaga się wiele osób na całym świecie. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także stanowić problem estetyczny. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Niniejszy artykuł zgłębi tajniki powstawania kurzajek, odpowiadając na pytanie, jak powstają te niechciane zmiany skórne.
Podstawową przyczyną powstawania kurzajek jest infekcja wirusowa. Konkretnie, za te nieestetyczne narośle odpowiadają wirusy z grupy wirusa brodawczaka ludzkiego, znane jako HPV (Human Papillomavirus). Istnieje ponad 200 typów wirusa HPV, a różne jego odmiany predysponują do powstawania brodawek w określonych lokalizacjach ciała. Nie każdy kontakt z wirusem musi jednak skutkować pojawieniem się kurzajki. Nasz układ odpornościowy zazwyczaj skutecznie radzi sobie z patogenem, eliminując go, zanim zdąży wywołać widoczne zmiany.
Wirus HPV atakuje komórki naskórka, prowadząc do ich nadmiernego namnażania. Ten proces charakteryzuje się specyficzną hiperplazją komórek, która objawia się jako widoczna zmiana skórna. Wirusy te uwielbiają wilgotne i ciepłe środowiska, dlatego często można się nimi zarazić w miejscach publicznych, takich jak baseny, sauny, szatnie czy siłownie. Wirus wnika do organizmu przez drobne skaleczenia, otarcia czy pęknięcia skóry, które stanowią bramę wejściową dla patogenu.
Po zakażeniu wirus może pozostawać w organizmie w stanie uśpienia przez kilka tygodni, a nawet miesięcy, zanim pojawią się pierwsze objawy w postaci brodawek. Okres inkubacji jest zmienny i zależy od wielu czynników, w tym od stanu immunologicznego danej osoby. Im silniejszy układ odpornościowy, tym większa szansa na zwalczenie wirusa. Osłabienie odporności, spowodowane stresem, chorobą, niedoborem snu czy stosowaniem niektórych leków, może sprzyjać rozwojowi kurzajek.
Drogi zakażenia wirusem prowadzącym do powstania kurzajek
Zrozumienie, jak powstają kurzajki, wymaga poznania głównych dróg, którymi wirus HPV może przedostać się do naszego organizmu. Najczęściej do zakażenia dochodzi poprzez bezpośredni kontakt skóra do skóry z osobą zainfekowaną. Może to mieć miejsce podczas podania ręki, uścisku, a także podczas bliskich kontaktów fizycznych. Szczególnie łatwo dochodzi do infekcji, gdy na skórze znajdują się mikrourazy, które stanowią łatwy punkt wejścia dla wirusa.
Innym częstym sposobem transmisji jest kontakt z zanieczyszczonymi powierzchniami. Miejsca takie jak baseny, prysznice publiczne, szatnie, siłownie, a także wspólne ręczniki czy obuwie, mogą być siedliskiem wirusa. Wirus HPV jest stosunkowo odporny na wysuszenie, co oznacza, że może przetrwać na powierzchniach przez pewien czas, czekając na kolejnego „gospodarza”. Wilgotne i ciepłe środowisko sprzyja jego przeżyciu i namnażaniu.
Samozakażenie, czyli przenoszenie wirusa z jednego miejsca na ciele na inne, jest również możliwe. Osoba posiadająca kurzajkę może nieświadomie przenieść wirusa na inne partie skóry poprzez dotykanie zmiany, a następnie innych obszarów ciała. Jest to szczególnie częste w przypadku brodawek na dłoniach i stopach, które są często dotykane i narażone na kontakt z różnymi powierzchniami. U dzieci tendencja do drapania i dotykania zmian może ułatwiać rozprzestrzenianie się wirusa.
Czynniki sprzyjające rozwojowi kurzajek po zakażeniu
Choć zakażenie wirusem HPV jest warunkiem koniecznym do powstania kurzajek, nie każdy, kto ma kontakt z wirusem, zachoruje. Istnieje szereg czynników, które mogą zwiększyć podatność organizmu na rozwój brodawek. Jednym z najważniejszych jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych (np. po przeszczepach) lub infekcji wirusem HIV, są bardziej narażone na rozwój kurzajek i ich nawracanie.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są częściej podatne na zakażenia HPV i rozwój brodawek. Osoby starsze, u których układ odpornościowy może być mniej wydolny, również mogą być bardziej narażone. Podobnie, osoby z chorobami współistniejącymi, takimi jak cukrzyca czy choroby autoimmunologiczne, mogą mieć zwiększone ryzyko.
Czynniki środowiskowe mają znaczący wpływ na to, jak powstają kurzajki. Ciągłe narażenie na wilgoć i otarcia, na przykład u osób pracujących fizycznie, sportowców (zwłaszcza biegaczy i pływaków) lub osób często korzystających z publicznych obiektów sportowych i rekreacyjnych, zwiększa ryzyko zakażenia. Uszkodzenia skóry, nawet te niewielkie, takie jak skaleczenia, otarcia czy pęknięcia, stanowią „furtkę” dla wirusa. Niewłaściwa higiena stóp, noszenie obcisłego obuwia, które powoduje mikrourazy, również mogą sprzyjać powstawaniu brodawek na stopach.
Typy kurzajek i ich zróżnicowane sposoby powstawania
Kurzajki nie są jednorodną grupą zmian. Różnią się nie tylko wyglądem, ale także lokalizacją i specyficznym typem wirusa HPV, który za nie odpowiada. Zrozumienie tych różnic pomaga w diagnozie i leczeniu, a także rzuca światło na to, jak powstają kurzajki w poszczególnych przypadkach.
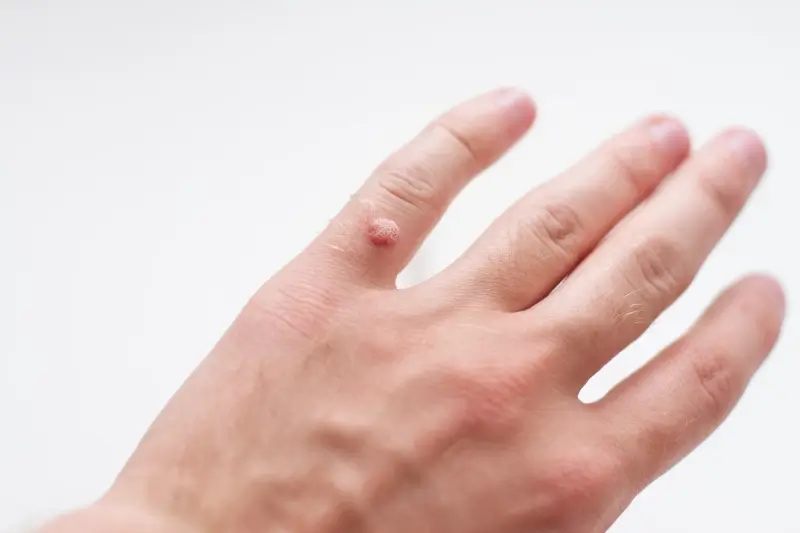
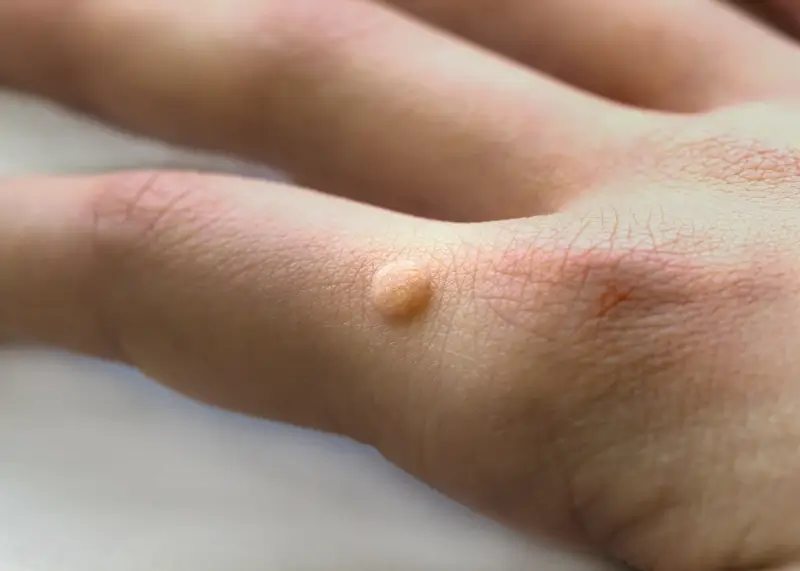
- Brodawki zwykłe (kurzajki pospolite): Są to najczęściej występujące brodawki, pojawiające się zazwyczaj na dłoniach, palcach i kolanach. Mają nieregularny, grudkowaty kształt i często są pokryte hiperkeratotyczną (zrogowaciałą) powierzchnią.
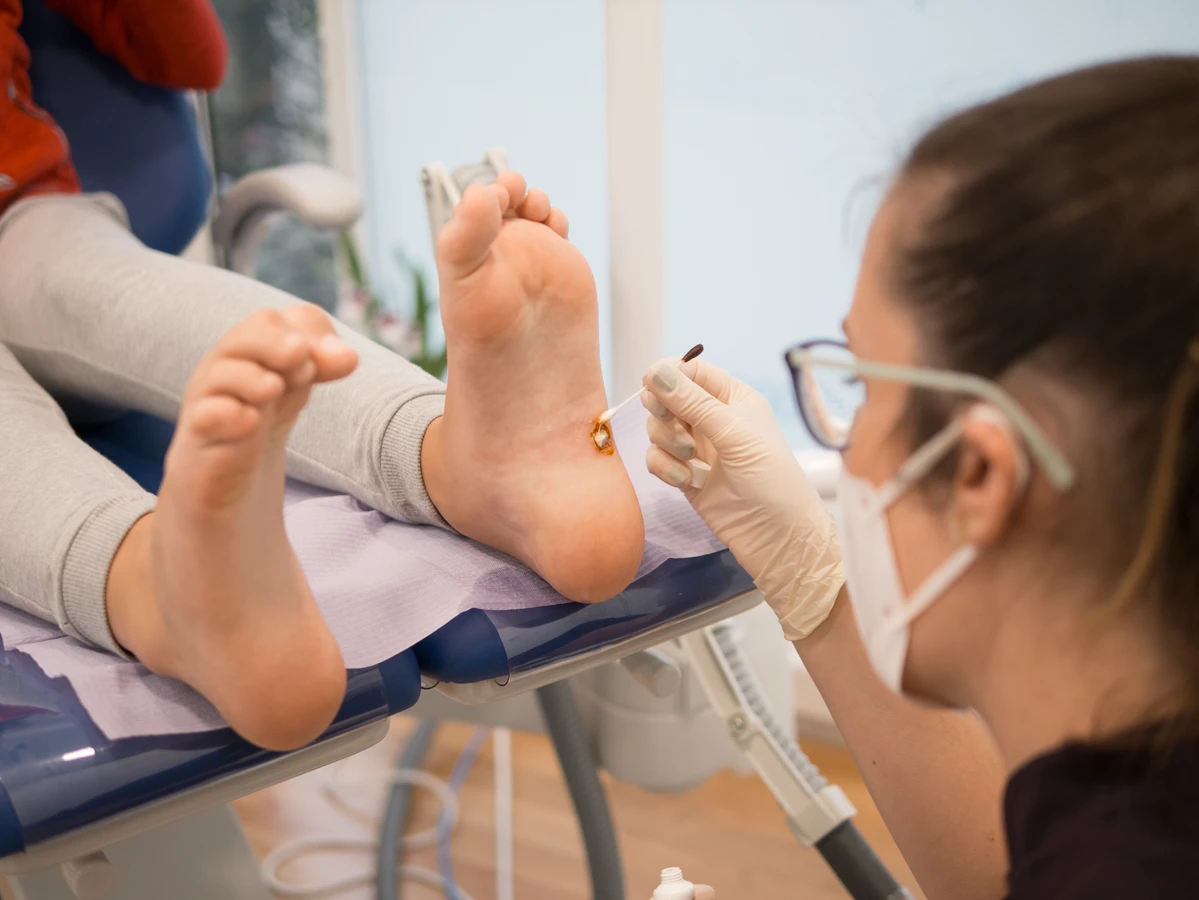
- Brodawki podeszwowe: Jak sama nazwa wskazuje, występują na podeszwach stóp. Mogą być bardzo bolesne ze względu na nacisk wywierany podczas chodzenia. Często przybierają formę pojedynczej, głęboko osadzonej zmiany, lub grupy połączonych ze sobą brodawek (mozaikowych).
- Brodawki płaskie: Mają mniejszy rozmiar i płaski, gładki wierzch. Najczęściej pojawiają się na twarzy, szyi, grzbietach dłoni i przedramionach. Mogą występować w większych skupiskach.
- Brodawki nitkowate: Charakteryzują się wydłużonym, nitkowatym kształtem i zazwyczaj pojawiają się w okolicach ust, nosa, szyi i powiek. Są one często związane z wirusami HPV typu 1, 2 i 4.
- Brodawki narządów płciowych (kłykciny kończyste): Są to brodawki zlokalizowane w okolicy narządów płciowych i odbytu. Są przenoszone drogą płciową i wymagają specjalistycznego leczenia.
Każdy z tych typów powstaje w wyniku infekcji określonymi szczepami wirusa HPV, który wnika w naskórek i powoduje jego nieprawidłowy wzrost. Różnice w wyglądzie wynikają z predyspozycji wirusa do infekowania konkretnych warstw skóry oraz reakcji immunologicznej organizmu.
Profilaktyka i zapobieganie powstawaniu niechcianych kurzajek
Choć całkowite uniknięcie kontaktu z wirusem HPV może być trudne, istnieją skuteczne metody zapobiegania powstawaniu kurzajek. Kluczowe jest dbanie o higienę osobistą i unikanie sytuacji sprzyjających zakażeniu. W miejscach publicznych, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami.
Ważne jest również unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, maszynki do golenia czy obuwie. Jeśli mamy do czynienia z kurzajkami na własnej skórze, należy unikać ich drapania, gryzienia czy wyrywania. Tego typu działania mogą prowadzić do rozprzestrzeniania się wirusa na inne części ciała lub do zarażenia innych osób. Po kontakcie z istniejącymi kurzajkami, zaleca się dokładne umycie rąk.
Wzmocnienie układu odpornościowego jest fundamentalnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu – to wszystko pomaga organizmowi skuteczniej walczyć z infekcjami, w tym z wirusem HPV. Istnieją również szczepienia przeciwko niektórym typom wirusa HPV, które mogą chronić przed rozwojem niektórych rodzajów brodawek, w tym brodawek narządów płciowych.
Kiedy szukać pomocy medycznej w przypadku kurzajek
Chociaż większość kurzajek jest niegroźna i może ustąpić samoistnie, istnieją sytuacje, w których konsultacja z lekarzem jest wskazana. Jeśli kurzajki są bardzo liczne, bolesne, szybko się rozprzestrzeniają lub nie reagują na dostępne metody leczenia domowego, warto zgłosić się do dermatologa. Lekarz będzie w stanie postawić prawidłową diagnozę i zaproponować odpowiednią terapię.
Szczególną ostrożność należy zachować w przypadku zmian zlokalizowanych w nietypowych miejscach lub o nietypowym wyglądzie. Jeśli kurzajka krwawi, zmienia kolor, powiększa się lub jest źródłem silnego bólu, może to sugerować inne schorzenie, które wymaga dokładniejszej diagnostyki. Dotyczy to zwłaszcza zmian na narządach płciowych, które mogą być objawem infekcji przenoszonej drogą płciową i wymagają specjalistycznego leczenia.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby cierpiące na cukrzycę lub choroby autoimmunologiczne, powinny być szczególnie czujne. U tych pacjentów kurzajki mogą być bardziej rozległe i trudniejsze do leczenia. W takich przypadkach lekarz może zalecić bardziej agresywne metody terapeutyczne lub dodatkowe badania.
„`