Utrata zębów, niezależnie od przyczyny, może znacząco wpłynąć na jakość życia. Ogranicza zdolność do swobodnego jedzenia, gryzienia, a także wpływa na pewność siebie podczas rozmowy czy uśmiechu. Na szczęście współczesna stomatologia oferuje rozwiązania, które pozwalają na skuteczne odzyskanie pełnej funkcjonalności jamy ustnej i estetyki uśmiechu. Jednym z najbardziej innowacyjnych i cenionych sposobów na odbudowę brakujących zębów są implanty stomatologiczne.
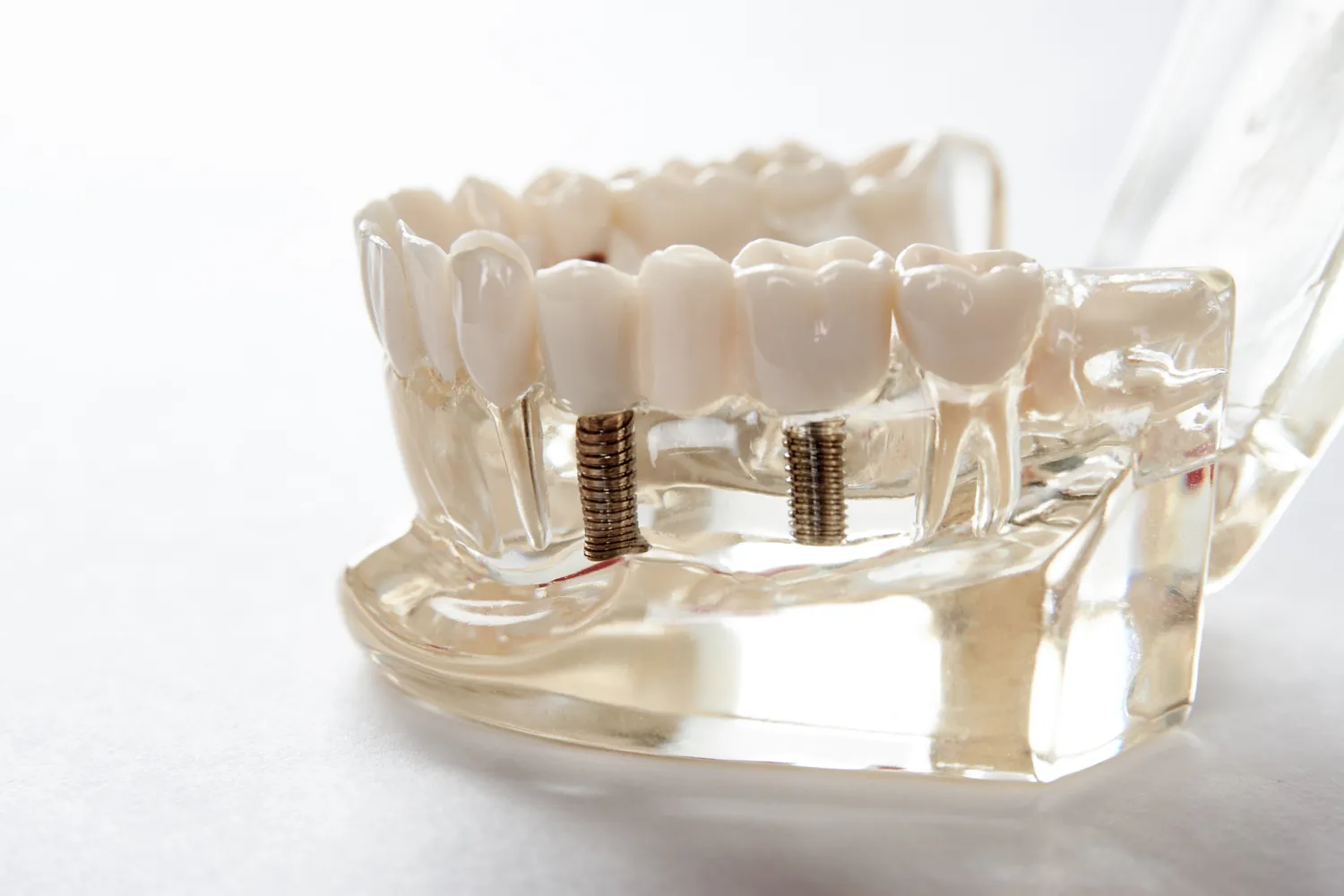
Implanty zębowe to niewielkie śruby wykonane zazwyczaj z tytanu, które wszczepia się w kość szczęki lub żuchwy w miejscu utraconego korzenia zęba. Po okresie gojenia, podczas którego implant integruje się z tkanką kostną (proces osteointegracji), na jego wierzchołku osadza się uzupełnienie protetyczne – korona, most lub proteza. Dzięki temu rozwiązaniu uzyskujemy efekt naturalnego zęba, który nie tylko wygląda, ale także funkcjonuje jak prawdziwy.
Decyzja o wszczepieniu implantów zębowych jest często poprzedzona wieloma pytaniami. Pacjenci chcą wiedzieć, czy to rozwiązanie jest dla nich odpowiednie, jak przebiega zabieg, jakie są potencjalne ryzyka i jak długo można cieszyć się nowym uśmiechem. W tym artykule postaramy się odpowiedzieć na najczęściej pojawiające się wątpliwości, dostarczając kompleksowych informacji, które pomogą podjąć świadomą decyzję o leczeniu implantologicznym.
Co to jest implant zębowy i jak działa w organizmie człowieka
Implant zębowy to w istocie sztuczny korzeń zęba, najczęściej wykonany z biokompatybilnego materiału, jakim jest tytan. Jego głównym zadaniem jest zastąpienie korzenia utraconego zęba, stanowiąc stabilne i trwałe podparcie dla przyszłego uzupełnienia protetycznego. Proces leczenia implantologicznego rozpoczyna się od zabiegu chirurgicznego, polegającego na precyzyjnym umieszczeniu implantu w kości szczęki lub żuchwy.
Kluczowym etapem jest osteointegracja – proces, w którym tkanka kostna naturalnie wrasta w powierzchnię implantu, tworząc z nim nierozłączną całość. To właśnie dzięki temu zjawisku implant staje się integralną częścią układu kostnego, zapewniając wyjątkową stabilność i wytrzymałość. Po pomyślnej osteointegracji, która zwykle trwa od kilku tygodni do kilku miesięcy, na implancie montuje się łącznik (tzw. abutment), a następnie ostateczne uzupełnienie protetyczne, takie jak korona, most czy proteza. Całość wygląda i funkcjonuje jak naturalny ząb, pozwalając na swobodne gryzienie, żucie i mówienie.
Działanie implantu zębowego w organizmie opiera się na kilku fundamentalnych zasadach. Po pierwsze, jego obecność stymuluje kość do pracy, zapobiegając jej zanikowi, który jest naturalną konsekwencją braku zęba. Utrata zęba prowadzi do resorpcji kości w miejscu jego utraty, co może skutkować zmianami w rysach twarzy i problemami z dopasowaniem pozostałych uzupełnień protetycznych. Implant, dzięki obciążeniom przenoszonym podczas żucia, utrzymuje kość w dobrej kondycji. Po drugie, implant stanowi solidne zakotwiczenie dla odbudowy protetycznej, eliminując potrzebę szlifowania zdrowych zębów sąsiednich, co jest konieczne w przypadku tradycyjnych mostów.
Technologia implantologiczna jest stale rozwijana, a nowoczesne techniki chirurgiczne, takie jak nawigacja komputerowa czy zastosowanie materiałów o specjalnych właściwościach powierzchniowych, znacząco zwiększają precyzję zabiegu i jego przewidywalność. Wszystko to sprawia, że implanty zębowe są obecnie jednym z najbezpieczniejszych, najskuteczniejszych i najbardziej estetycznych sposobów na uzupełnienie braków zębowych.
Kto może rozważyć leczenie implantami zębowymi od pierwszego dnia
Decyzja o wszczepieniu implantów zębowych jest zazwyczaj podyktowana potrzebą odbudowy pojedynczych lub wielu brakujących zębów, a także chęcią poprawy stabilności istniejących protez. Ogólne kryteria kwalifikacji do leczenia implantologicznego są dość szerokie, jednak istnieją pewne warunki, które pacjent powinien spełnić, aby zabieg był bezpieczny i przyniósł oczekiwane rezultaty. Przede wszystkim, kluczowe jest zdrowie ogólne pacjenta. Choroby przewlekłe, takie jak niekontrolowana cukrzyca, choroby serca czy zaburzenia krzepnięcia krwi, mogą stanowić przeciwwskazanie do zabiegu chirurgicznego lub wymagać specjalistycznego podejścia i konsultacji z lekarzem prowadzącym.
Kolejnym niezwykle ważnym aspektem jest stan jamy ustnej. Przed przystąpieniem do leczenia implantologicznego konieczne jest wyeliminowanie wszelkich ognisk infekcji, takich jak próchnica, choroby przyzębia (paradontoza) czy stany zapalne dziąseł. Niewłaściwa higena jamy ustnej jest jednym z głównych czynników ryzyka niepowodzenia terapii implantologicznej, ponieważ bakterie mogą prowadzić do zapalenia tkanek wokół implantu, czyli peri-implantitis, które może skutkować jego utratą. Dlatego też, przed zabiegiem implantacji, często przeprowadza się profesjonalne czyszczenie zębów oraz leczenie ewentualnych schorzeń przyzębia.
Wiek pacjenta zazwyczaj nie jest bezpośrednim przeciwwskazaniem, pod warunkiem, że proces wzrostu kości został zakończony, co zazwyczaj ma miejsce po ukończeniu 18-20 roku życia. U pacjentów w podeszłym wieku implanty zębowe są równie skuteczne, jak u młodszych osób, a ich stosowanie może znacząco poprawić komfort życia i zdolność do odżywiania. Kluczowa jest jednak odpowiednia ilość i jakość tkanki kostnej w szczęce lub żuchwie, która będzie mogła stanowić stabilne podłoże dla implantu. W przypadkach, gdy kość jest zbyt cienka lub niska, możliwe jest przeprowadzenie zabiegów regeneracyjnych, takich jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift), które pozwalają na odbudowę utraconej tkanki kostnej.
Ostateczną decyzję o kwalifikacji do leczenia implantologicznego podejmuje lekarz stomatolog, po przeprowadzeniu szczegółowego wywiadu medycznego, badania klinicznego jamy ustnej oraz analizy badań obrazowych, takich jak pantomogram czy tomografia komputerowa (CBCT). Pozwala to na dokładną ocenę stanu kości, sąsiedztwa ważnych struktur anatomicznych oraz zaplanowanie optymalnego przebiegu leczenia.
Jakie są etapy leczenia implantami zębowymi od momentu decyzji
Proces leczenia implantologicznego, choć może wydawać się skomplikowany, przebiega według ściśle określonych etapów, które zapewniają maksymalne bezpieczeństwo i skuteczność terapii. Pierwszym i kluczowym krokiem jest konsultacja wstępna z lekarzem stomatologiem specjalizującym się w implantologii. Podczas tej wizyty przeprowadzany jest szczegółowy wywiad dotyczący stanu zdrowia pacjenta, historii chorób oraz oczekiwań względem leczenia. Następnie lekarz dokonuje oceny stanu jamy ustnej, analizuje zdjęcia rentgenowskie (pantomogram, tomografia komputerowa), które pozwalają na ocenę ilości i jakości tkanki kostnej, a także położenia ważnych struktur anatomicznych, takich jak nerwy czy zatoki szczękowe.
Na podstawie zebranych informacji lekarz przedstawia pacjentowi indywidualny plan leczenia. Zawiera on informacje o liczbie potrzebnych implantów, ich lokalizacji, rodzaju protetycznego uzupełnienia, przewidywanym czasie trwania leczenia oraz kosztorysie. W tym etapie pacjent ma możliwość zadania wszelkich pytań i rozwiania wątpliwości. Jeśli pacjent zostanie zakwalifikowany do leczenia, następuje etap przygotowawczy. Obejmuje on profesjonalne oczyszczenie jamy ustnej, leczenie ewentualnych stanów zapalnych dziąseł czy paradontozy, a także, jeśli jest to konieczne, zabiegi regeneracyjne kości, takie jak sterowana regeneracja kości lub podniesienie zatoki szczękowej. Te procedury mają na celu stworzenie optymalnych warunków do wszczepienia implantu.
Kolejnym etapem jest właściwy zabieg chirurgiczny wszczepienia implantu. Procedura odbywa się zazwyczaj w znieczuleniu miejscowym, a w uzasadnionych przypadkach możliwe jest zastosowanie sedacji lub znieczulenia ogólnego. Po wykonaniu precyzyjnego nacięcia w dziąśle, lekarz przygotowuje łoże kostne i delikatnie wprowadza tytanowy implant. Następnie dziąsło jest zaszywane, a implant pozostawiony do integracji z kością. Czas gojenia, czyli okres osteointegracji, trwa zazwyczaj od 3 do 6 miesięcy, w zależności od lokalizacji implantu i indywidualnych predyspozycji pacjenta. W tym czasie pacjent może nosić tymczasowe uzupełnienie protetyczne, aby zachować estetykę uśmiechu.
Po zakończeniu procesu osteointegracji następuje etap chirurgii protetycznej. Dziąsło wokół implantu jest delikatnie nacinane, aby odsłonić jego wierzchołek, a następnie montowany jest łącznik (abutment), który będzie stanowił podstawę dla korony. Ostatnim etapem jest wykonanie i osadzenie ostatecznego uzupełnienia protetycznego. Może to być pojedyncza korona, most protetyczny oparty na implantach lub specjalnie dopasowana proteza przykręcana lub zatrzaskiwana na implantach. Po zakończeniu leczenia implantologicznego kluczowe jest przestrzeganie zaleceń lekarza dotyczących higieny jamy ustnej i regularne wizyty kontrolne, które zapewniają długoterminowy sukces terapii.
Jakie są zalety stosowania implantów zębowych w porównaniu do innych metod
Implanty zębowe stanowią obecnie złoty standard w uzupełnianiu braków zębowych, oferując szereg unikalnych korzyści, które znacząco przewyższają tradycyjne metody, takie jak mosty protetyczne czy protezy ruchome. Jedną z kluczowych zalet jest zachowanie zdrowych zębów sąsiednich. W przypadku tradycyjnych mostów, konieczne jest oszlifowanie zębów otaczających lukę, aby uzyskać stabilne podparcie dla mostu. Jest to nieodwracalny proces, który może prowadzić do osłabienia tych zębów i zwiększać ryzyko ich przyszłego leczenia kanałowego lub utraty. Implanty zębowe, wszczepiane bezpośrednio w kość, nie wymagają ingerencji w zdrowe zęby, co pozwala na ich pełne zachowanie.
Kolejną istotną przewagą jest zapobieganie zanikowi kości. Po utracie zęba, kość w miejscu jego braku zaczyna się stopniowo resorpcja, czyli zanikać. Jest to spowodowane brakiem stymulacji, którą zapewniał korzeń zęba podczas żucia. Implant, podobnie jak naturalny korzeń, przenosi obciążenia żuciowe na kość, stymulując ją do utrzymania swojej masy i objętości. Zapobiega to powstawaniu tzw. „zapadnięć” w szczęce czy żuchwie, które mogą prowadzić do zmian w rysach twarzy i problemów z dopasowaniem protez. Mosty protetyczne nie stymulują kości pod sobą, co pogłębia problem zaniku.
Implanty zębowe zapewniają również znacznie większą stabilność i komfort użytkowania niż protezy ruchome. Protezy akrylowe, choć są rozwiązaniem bardziej ekonomicznym, często powodują dyskomfort, ucisk na dziąsła, problemy z utrzymaniem ich w miejscu podczas jedzenia czy mówienia, a także mogą powodować podrażnienia i owrzodzenia. Implanty, stanowiąc solidne podparcie dla koron, mostów czy protez stałych, eliminują te problemy. Umożliwiają swobodne jedzenie ulubionych potraw, pewność siebie podczas rozmowy i naturalny wygląd uśmiechu.
Trwałość jest kolejnym argumentem przemawiającym za implantami. Przy odpowiedniej higienie jamy ustnej i regularnych kontrolach stomatologicznych, implanty mogą służyć pacjentowi przez całe życie. Korony czy mosty osadzone na implantach również charakteryzują się wysoką wytrzymałością. W porównaniu do mostów, które mogą wymagać wymiany po kilkunastu latach, lub protez ruchomych, które z czasem tracą stabilność i wymagają dopasowania, implanty oferują długoterminowe, niezawodne rozwiązanie. Estetyka implantów jest również na najwyższym poziomie. Nowoczesne materiały protetyczne pozwalają na uzyskanie efektu idealnego dopasowania koloru, kształtu i przezierności do naturalnych zębów pacjenta, co sprawia, że odbudowany uśmiech jest praktycznie nieodróżnialny od naturalnego.
Jakie mogą być najczęstsze pytania dotyczące powikłań po zabiegu implantacji
Choć leczenie implantologiczne jest uznawane za bardzo bezpieczne i skuteczne, jak każdy zabieg chirurgiczny, wiąże się z potencjalnym ryzykiem wystąpienia powikłań. Zrozumienie tych ryzyk i sposobów ich minimalizacji jest kluczowe dla pacjentów. Jednym z najczęściej zadawanych pytań dotyczy bólu po zabiegu. Należy podkreślić, że zabieg wszczepienia implantu wykonywany jest w znieczuleniu miejscowym, dzięki czemu pacjent nie odczuwa bólu podczas procedury. Po ustąpieniu znieczulenia może pojawić się dyskomfort, tkliwość w miejscu zabiegu, a także niewielki obrzęk. Zazwyczaj ustępują one w ciągu kilku dni i są skutecznie łagodzone przez przepisane przez lekarza leki przeciwbólowe i przeciwzapalne.
Innym potencjalnym powikłaniem, choć rzadkim, jest infekcja w miejscu wszczepienia implantu. Ryzyko to jest minimalizowane poprzez ścisłe przestrzeganie zasad higieny jamy ustnej przez pacjenta oraz zastosowanie przez lekarza procedur antyseptycznych podczas zabiegu. W przypadku wystąpienia objawów infekcji, takich jak nasilający się ból, gorączka, zaczerwienienie, obrzęk czy ropna wydzielina, należy natychmiast skontaktować się z lekarzem. Leczenie zazwyczaj obejmuje antybiotykoterapię, a w cięższych przypadkach może być konieczne usunięcie implantu.
Często pojawia się również pytanie o możliwość uszkodzenia struktur anatomicznych, takich jak nerwy czy naczynia krwionośne. Nowoczesne techniki diagnostyczne, takie jak tomografia komputerowa (CBCT), pozwalają na precyzyjne zaplanowanie położenia implantu, minimalizując ryzyko uszkodzenia nerwu zębodołowego dolnego czy dna zatoki szczękowej. W przypadku uszkodzenia nerwu, pacjent może odczuwać drętwienie, mrowienie lub zaburzenia czucia w obrębie wargi, brody lub języka. Stopień i czas trwania tych objawów zależą od rozległości uszkodzenia i mogą być tymczasowe lub, w rzadkich przypadkach, trwałe.
Najpoważniejszym powikłaniem, choć występującym stosunkowo rzadko (poniżej 5% przypadków), jest brak osteointegracji, czyli zjawiska zrastania się implantu z kością. Może to być spowodowane różnymi czynnikami, takimi jak infekcja, przegrzanie kości podczas zabiegu, nadmierne obciążenie implantu w okresie gojenia, palenie tytoniu, niekontrolowana cukrzyca czy choroby przyzębia. W przypadku braku osteointegracji, implant staje się ruchomy i zazwyczaj musi zostać usunięty. Po zagojeniu się rany, w większości przypadków możliwe jest ponowne wszczepienie implantu.
Kolejnym istotnym zagadnieniem jest peri-implantitis, czyli zapalenie tkanek otaczających implant, które może prowadzić do utraty kości i w konsekwencji do utraty implantu. Jest to zazwyczaj wynik niewłaściwej higieny jamy ustnej, palenia tytoniu lub obecności niedoleczonych ognisk infekcji. Zapobieganie peri-implantitis polega na dokładnej higienie, regularnych wizytach kontrolnych i profesjonalnych zabiegach higienizacyjnych. Leczenie peri-implantitis jest złożone i może wymagać interwencji chirurgicznej.
Warto pamiętać, że większość potencjalnych powikłań można skutecznie zapobiegać poprzez staranne planowanie leczenia, wybór doświadczonego chirurga, dbałość o higienę jamy ustnej przez pacjenta oraz przestrzeganie zaleceń pozabiegowych. W przypadku jakichkolwiek niepokojących objawów, kluczowe jest szybkie skonsultowanie się z lekarzem.
Jak dbać o implanty zębowe po zakończeniu leczenia protetycznego
Implanty zębowe, choć są wykonane z materiałów biokompatybilnych i stanowią trwałe rozwiązanie, wymagają podobnej troski i uwagi, jak naturalne zęby, aby zapewnić ich długowieczność i prawidłowe funkcjonowanie. Kluczowym elementem utrzymania implantów w doskonałej kondycji jest codzienna, dokładna higiena jamy ustnej. Niewłaściwa higiena jest głównym czynnikiem ryzyka rozwoju peri-implantitis, czyli zapalenia tkanek wokół implantu, które może prowadzić do jego utraty. Codzienne szczotkowanie zębów powinno być uzupełnione o stosowanie nici dentystycznej lub specjalnych szczoteczek międzyzębowych, które pozwalają na usunięcie resztek pokarmowych i płytki bakteryjnej z trudno dostępnych miejsc, w tym z okolic przydziąbłowych.
Szczególną uwagę należy zwrócić na czyszczenie obszaru pod mostem protetycznym lub wokół koron osadzonych na implantach. W tych miejscach gromadzi się płytka nazębna, która może prowadzić do stanów zapalnych. Zaleca się stosowanie specjalnych irygatorów dentystycznych, które strumieniem wody wypłukują zalegające resztki pokarmu i bakterie. Lekarz stomatolog lub higienistka stomatologiczna powinni dokładnie wytłumaczyć pacjentowi prawidłową technikę higieny, dostosowaną do indywidualnej sytuacji klinicznej.
Równie ważne, jak codzienna higiena w domu, są regularne wizyty kontrolne u stomatologa. Zaleca się, aby pacjenci po leczeniu implantologicznym odwiedzali gabinet dentystyczny co najmniej dwa razy w roku, a w niektórych przypadkach nawet częściej, w zależności od zaleceń lekarza. Podczas wizyt kontrolnych stomatolog ocenia stan implantów, tkanek otaczających, sprawdza stabilność uzupełnień protetycznych oraz przeprowadza profesjonalne czyszczenie zębów i implantów. Wczesne wykrycie ewentualnych problemów, takich jak początki peri-implantitis czy uszkodzenie uzupełnienia protetycznego, pozwala na szybką interwencję i zapobiega poważniejszym konsekwencjom.
Należy unikać nadmiernych obciążeń implantów, zwłaszcza w okresie wczesnego gojenia. Oznacza to unikanie gryzienia bardzo twardych pokarmów, takich jak orzechy czy kości, które mogłyby spowodować uszkodzenie implantu lub uzupełnienia protetycznego. Palacze powinni rozważyć rzucenie nałogu, ponieważ palenie tytoniu jest jednym z głównych czynników ryzyka niepowodzenia leczenia implantologicznego i rozwoju peri-implantitis. W przypadku chorób ogólnoustrojowych, takich jak cukrzyca, kluczowe jest utrzymanie ich pod ścisłą kontrolą medyczną, ponieważ mogą one wpływać na proces gojenia i zdrowie implantów.
W przypadku zauważenia jakichkolwiek niepokojących objawów, takich jak ból, obrzęk, ruchomość implantu, krwawienie z dziąseł, nieprzyjemny zapach z ust lub przemieszczenie się korony protetycznej, należy niezwłocznie skontaktować się z lekarzem stomatologiem. Szybka reakcja na pojawiające się problemy jest kluczowa dla zachowania zdrowia implantów i uniknięcia kosztownych komplikacji. Pamiętajmy, że implanty zębowe to inwestycja w zdrowie i komfort na lata, a odpowiednia pielęgnacja jest kluczem do sukcesu.
„`