„`html
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Zazwyczaj niegroźne, mogą jednak stanowić problem estetyczny i dyskomfortowy. Zrozumienie, od czego się robią kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego leczenia. Te niechciane narośla pojawiają się na skutek kontaktu z wirusem brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich ma tendencję do atakowania różnych obszarów skóry. Niektóre typy HPV preferują skórę dłoni i stóp, prowadząc do powstania brodawek, które potocznie nazywamy kurzajkami. Inne mogą atakować okolice narządów płciowych, powodując inne rodzaje brodawek, które wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Wirus HPV przenosi się głównie przez bezpośredni kontakt skóra do skóry lub przez kontakt z zakażonymi powierzchniami. Szkoły, baseny, siłownie, a nawet wspólne ręczniki mogą stać się miejscem transmisji wirusa. Niewielkie uszkodzenia naskórka, takie jak zadrapania czy otarcia, ułatwiają wirusowi wniknięcie do organizmu. Układ odpornościowy zdrowej osoby zazwyczaj radzi sobie z wirusem, nie dopuszczając do rozwoju brodawek. Jednak osłabiona odporność, spowodowana stresem, chorobą czy niedoborami, zwiększa ryzyko pojawienia się kurzajek. Czas od zakażenia do pojawienia się widocznej brodawki może być różny, od kilku tygodni do nawet kilku miesięcy. Dlatego często trudno jest jednoznacznie wskazać moment i miejsce, gdzie doszło do pierwszego kontaktu z wirusem.
Rozpoznanie kurzajki jest zazwyczaj proste, choć w niektórych przypadkach może wymagać konsultacji z lekarzem. Typowe kurzajki mają szorstką, nierówną powierzchnię, często z drobnymi czarnymi punkcikami, które są zatrzymanymi naczyniami krwionośnymi. Mogą występować pojedynczo lub w grupach, przybierając różne rozmiary i kształty. Lokalizacja również jest zróżnicowana – najczęściej pojawiają się na dłoniach, palcach, stopach (tzw. brodawki podeszwowe), łokciach i kolanach. Brodawki podeszwowe, ze względu na nacisk podczas chodzenia, mogą być bolesne i często wrośnięte w głąb skóry, co utrudnia ich identyfikację. Ważne jest, aby nie mylić kurzajek z innymi zmianami skórnymi, takimi jak znamiona, modzele czy odciski, które mają inne przyczyny i wymagają innego leczenia. W przypadku jakichkolwiek wątpliwości, zawsze warto skonsultować się z lekarzem dermatologiem.
Wirus brodawczaka ludzkiego jako główna przyczyna kurzajek
Podstawowym czynnikiem sprawczym odpowiedzialnym za powstawanie kurzajek jest wirus brodawczaka ludzkiego, powszechnie znany jako HPV. Jest to rodzina wirusów, która obejmuje ponad sto typów, z których każdy ma specyficzne powinowactwo do określonych komórek nabłonkowych ludzkiego organizmu. W kontekście kurzajek, czyli brodawek powszechnych, mówimy przede wszystkim o typach HPV takich jak 1, 2, 3, 4, 6, 7, 40, 45, 47, 57. Te konkretne typy wirusa mają zdolność do wywoływania nadmiernego rozrostu komórek naskórka, co manifestuje się jako charakterystyczne zmiany skórne. Wnikają one do komórek nabłonka poprzez drobne uszkodzenia skóry, w tym mikrourazy, skaleczenia czy otarcia, które mogą być niezauważalne gołym okiem. Po wniknięciu do komórki, wirus integruje się z jej materiałem genetycznym lub pozostaje w niej jako cząsteczka episomalna, a następnie zaczyna się namnażać, stymulując komórki do niekontrolowanego podziału.
Cykl życiowy wirusa HPV jest ściśle związany z cyklem życia komórek nabłonkowych. Wirus namnaża się głównie w dojrzałych komórkach naskórka, które w końcu ulegają złuszczeniu, przyczyniając się do dalszego rozprzestrzeniania wirusa. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej brodawki, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy, a w rzadkich przypadkach nawet dłużej. To właśnie długi okres inkubacji sprawia, że często trudno jest ustalić źródło zakażenia i moment, w którym doszło do kontaktu z wirusem. Wirus HPV jest wysoce zaraźliwy i może przenosić się na różne sposoby. Najczęstszą drogą transmisji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Możliwy jest również pośredni kontakt poprzez skażone przedmioty lub powierzchnie, takie jak ręczniki, obuwie, podłogi w miejscach publicznych (baseny, siłownie, szatnie), czy nawet narzędzia używane do manicure i pedicure. Szczególnie podatne na infekcję są miejsca, gdzie naskórek jest uszkodzony lub zmiękczony, co ułatwia wirusowi penetrację.
Warto podkreślić, że obecność wirusa HPV w organizmie nie zawsze musi oznaczać pojawienie się kurzajek. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie go zwalcza, zapobiegając rozwojowi zmian skórnych. Czynniki, które mogą osłabić odpowiedź immunologiczną i zwiększyć ryzyko rozwoju kurzajek, obejmują:
- Przewlekły stres, który negatywnie wpływa na funkcjonowanie układu odpornościowego.
- Choroby przewlekłe osłabiające organizm.
- Okresy rekonwalescencji po chorobach.
- Niedobory żywieniowe, zwłaszcza witamin i minerałów wspierających odporność.
- Stosowanie leków immunosupresyjnych, np. po przeszczepach narządów.
- Częste uszkodzenia skóry, np. u osób pracujących fizycznie lub uprawiających sporty kontaktowe.
Zrozumienie tych mechanizmów jest kluczowe nie tylko do zapobiegania kurzajkom, ale również do wyboru najskuteczniejszych metod ich leczenia, które często polegają na stymulacji naturalnej odpowiedzi immunologicznej organizmu.
Czynniki ułatwiające przenoszenie się wirusa HPV
Przenoszenie się wirusa HPV, odpowiedzialnego za powstawanie kurzajek, jest procesem złożonym, na który wpływa wiele czynników środowiskowych i indywidualnych. Zrozumienie tych mechanizmów pozwala na podjęcie skutecznych kroków zapobiegawczych. Główną drogą transmisji jest kontakt bezpośredni, czyli dotknięcie skóry osoby zakażonej wirusem. Kurzajki są wysoce zaraźliwe, a wirus może przetrwać na powierzchni skóry przez pewien czas, czekając na sprzyjające warunki do infekcji. Nawet niewielkie, niewidoczne gołym okiem uszkodzenia naskórka, takie jak mikropęknięcia, zadrapania, skaleczenia czy otarcia, stanowią otwartą „bramę” dla wirusa, ułatwiając mu wniknięcie do głębszych warstw skóry i rozpoczęcie procesu namnażania. Dlatego osoby z tendencją do suchej, pękającej skóry, np. na dłoniach czy stopach, są bardziej narażone na infekcję.
Poza bezpośrednim kontaktem, istotną rolę odgrywa również transmisja pośrednia, za pośrednictwem skażonych przedmiotów i powierzchni. Miejsca o dużej wilgotności i cieple, takie jak baseny, sauny, łaźnie, siłownie, szatnie, a także wspólne prysznice, stanowią idealne środowisko do przetrwania i rozwoju wirusa HPV. Na tych powierzchniach wirus może przetrwać stosunkowo długo, stanowiąc zagrożenie dla osób korzystających z tych miejsc. Do pośredniego przenoszenia może dojść również przez przedmioty codziennego użytku, takie jak ręczniki, pościel, obuwie, a nawet przez narzędzia używane do pielęgnacji paznokci i stóp (np. cążki, pilniki), jeśli nie są one odpowiednio dezynfekowane. Dzielenie się osobistymi przedmiotami, takimi jak ręczniki czy klapki, znacząco zwiększa ryzyko infekcji.
Istotnym czynnikiem wpływającym na podatność na zakażenie wirusem HPV jest stan układu odpornościowego danej osoby. Silny i sprawnie działający system immunologiczny jest w stanie skutecznie rozpoznać i zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany skórne. Wiele osób może być nosicielami wirusa przez długi czas, nie rozwijając przy tym żadnych objawów. Jednakże, w sytuacjach, gdy odporność jest osłabiona, ryzyko rozwoju kurzajek wzrasta. Czynniki osłabiające układ immunologiczny to między innymi:
- Przewlekły stres, który prowadzi do zmian hormonalnych i biochemicznych negatywnie wpływających na funkcje odpornościowe.
- Niewłaściwa dieta uboga w niezbędne witaminy i minerały, takie jak witamina C, cynk czy selen, które są kluczowe dla prawidłowego funkcjonowania układu odpornościowego.
- Choroby przewlekłe, w tym infekcje bakteryjne i wirusowe, które obciążają organizm.
- Okresy rekonwalescencji po ciężkich chorobach lub zabiegach chirurgicznych.
- Stosowanie niektórych leków, zwłaszcza tych o działaniu immunosupresyjnym, które celowo obniżają aktywność układu odpornościowego.
- Niewystarczająca ilość snu, która zaburza procesy regeneracyjne organizmu, w tym te związane z odpornością.
Dodatkowo, wiek również odgrywa pewną rolę – dzieci i młodzież, u których układ odpornościowy nie jest jeszcze w pełni dojrzały, są często bardziej podatne na infekcje HPV. Zrozumienie tych czynników pozwala na świadome unikanie sytuacji sprzyjających zakażeniu oraz na wzmacnianie naturalnej odporności organizmu.
Jakie są rodzaje kurzajek i ich charakterystyczne cechy
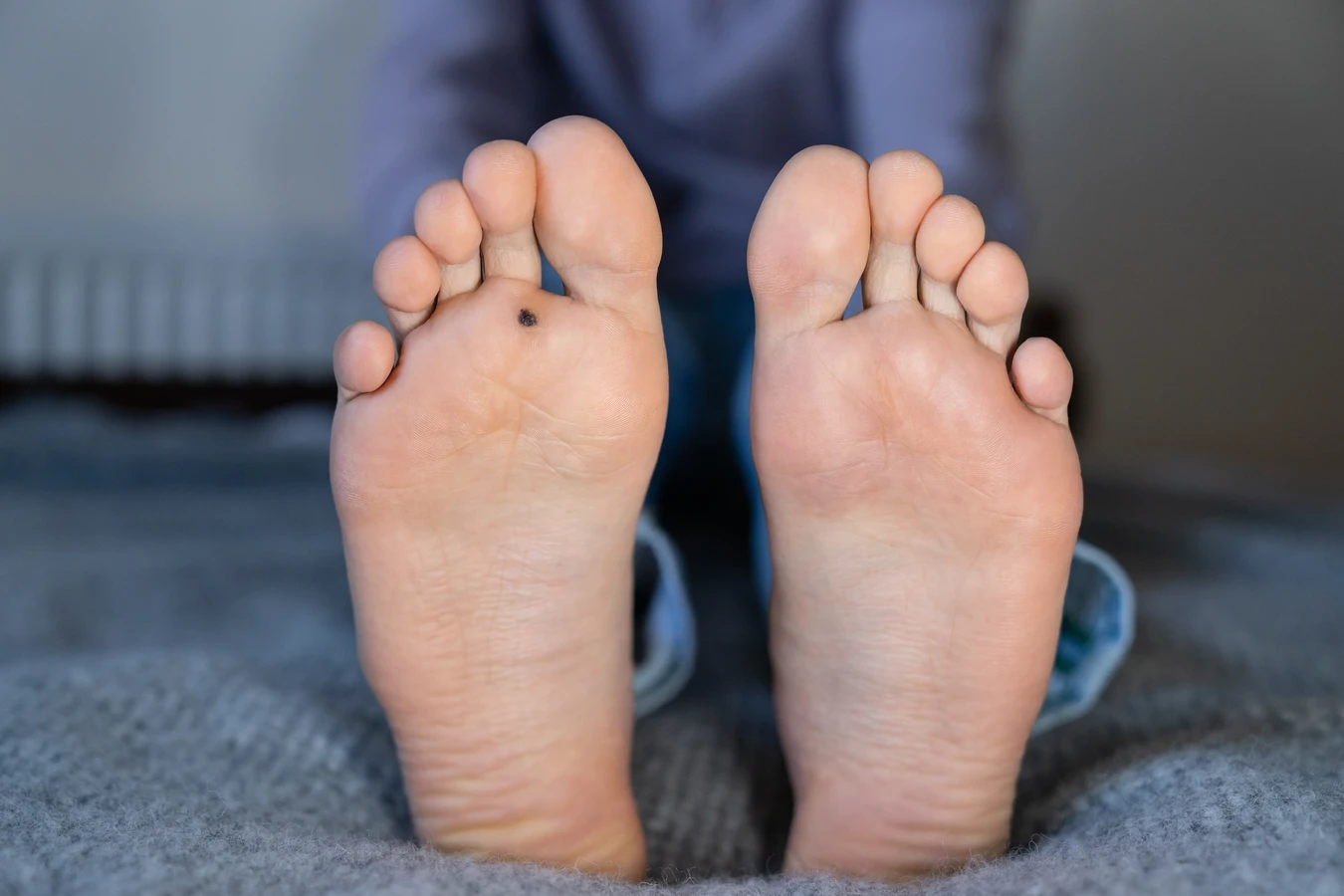
Kurzajki, choć wszystkie wywoływane są przez wirus HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co wpływa na ich wygląd i sposób leczenia. Poznanie ich rodzajów jest kluczowe do właściwej diagnozy i zastosowania odpowiedniej terapii. Najczęściej spotykamy się z brodawkami zwykłymi, które zwykle pojawiają się na palcach, dłoniach i kolanach. Charakteryzują się one szorstką, nierówną powierzchnią i mają często nieregularny kształt. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. „mozaiki” brodawek. Charakterystycznym objawem, często widocznym po zeskrobaniu wierzchniej warstwy, są małe, czarne punkciki – są to drobne naczynia krwionośne, które uległy zatrzymaniu.
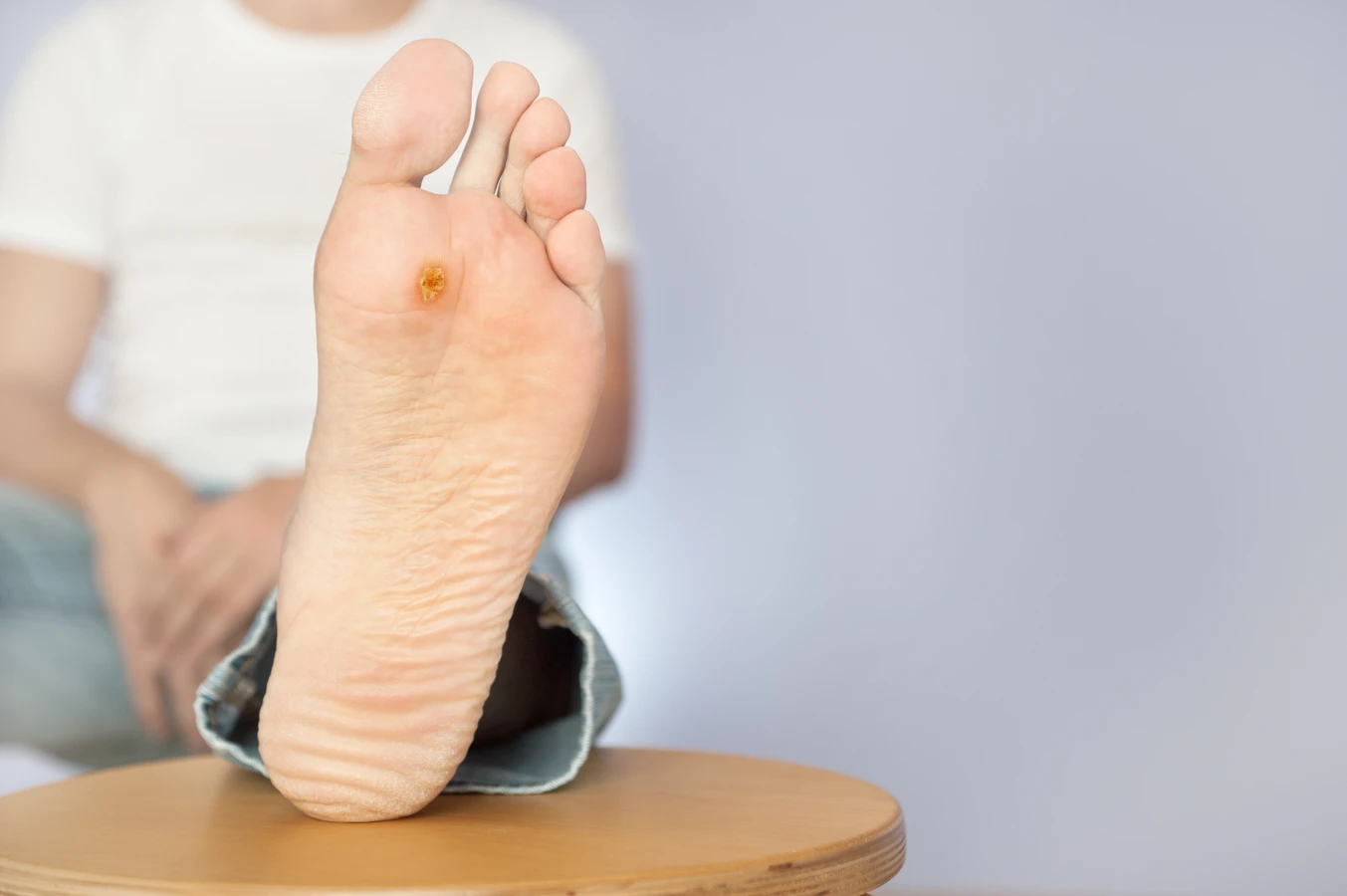
Brodawki podeszwowe, znane również jako kurzajki stóp, to kolejna częsta odmiana. Ze względu na nacisk wywierany podczas chodzenia, często wrastają w głąb skóry, co może powodować ból i dyskomfort. Mogą być płaskie, twarde i pokryte zrogowaciałym naskórkiem, co utrudnia ich odróżnienie od odcisków czy modzeli. Często mają charakterystyczny wzór linii papilarnych, który jest przerwany przez brodawkę. Brodawki podeszwowe mogą być bardzo trudne do leczenia, zwłaszcza jeśli są rozległe lub nawracające.
Brodawki płaskie, zwane również młodzieńczymi, zazwyczaj pojawiają się na twarzy, szyi, grzbiecie dłoni i przedramionach. Mają one gładką, lekko uniesioną powierzchnię i mogą przybierać kolor skóry lub być lekko brązowe. Często występują w dużej liczbie, układając się liniowo lub w skupiskach, co może być spowodowane auto-inokulacją – przenoszeniem wirusa przez drapanie. Są zazwyczaj mniejsze od brodawek zwykłych i nie powodują większego dyskomfortu, choć mogą stanowić problem estetyczny, zwłaszcza na twarzy.
Brodawki nitkowate, inaczej palczaste, charakteryzują się wydłużonym, nitkowatym kształtem i zwykle pojawiają się w okolicach ust, nosa, na powiekach lub szyi. Są to zazwyczaj pojedyncze zmiany, które mogą szybko rosnąć. Ze względu na lokalizację, mogą być bardziej widoczne i stanowić uciążliwość estetyczną. Warto zaznaczyć, że choć większość brodawek jest łagodna, istnieją również typy kurzajek związane z wirusem HPV, które mogą mieć potencjał onkogenny, szczególnie w okolicy narządów płciowych. Dlatego w przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, konieczna jest konsultacja z lekarzem dermatologiem, który postawi prawidłową diagnozę i zaleci odpowiednie leczenie.
Kiedy należy udać się do lekarza z problemem kurzajek
Chociaż większość kurzajek jest łagodna i można je próbować leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest wizyta u lekarza, najczęściej dermatologa. Wczesna konsultacja lekarska jest szczególnie ważna, aby upewnić się co do prawidłowej diagnozy i uniknąć ewentualnych powikłań. Jeśli kurzajka jest bardzo bolesna, krwawi, zmienia kolor, kształt lub rozmiar, a także jeśli obserwujemy jej szybki rozrost, powinniśmy niezwłocznie zgłosić się do specjalisty. Takie zmiany mogą sugerować inne, poważniejsze schorzenia skórne, które wymagają bardziej zaawansowanej diagnostyki i leczenia.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy cierpiące na choroby autoimmunologiczne. U tych osób kurzajki mogą być bardziej liczne, rozległe i trudniejsze do leczenia, a także mogą mieć większe ryzyko transformacji w zmiany złośliwe. W takich przypadkach, nawet niewielkie zmiany skórne powinny być skonsultowane z lekarzem. Również w przypadku, gdy kurzajki pojawiają się na wrażliwych obszarach ciała, takich jak twarz, okolice narządów płciowych czy dłonie (szczególnie u osób wykonujących pracę manualną lub zmagających się z problemami estetycznymi), wizyta u specjalisty jest zalecana. Lekarz może dobrać metodę leczenia, która będzie skuteczna, a jednocześnie zminimalizuje ryzyko powstawania blizn czy przebarwień.
Niepowodzenie domowych metod leczenia jest kolejnym sygnałem, aby zasięgnąć porady lekarza. Jeśli po kilku tygodniach stosowania dostępnych preparatów kurzajka nie znika, a wręcz przeciwnie, wydaje się powiększać lub tworzyć nowe zmiany, oznacza to, że potrzebne jest bardziej profesjonalne podejście. Lekarz dysponuje szerszym wachlarzem metod leczenia, które mogą obejmować:
- Krioterapię (wymrażanie ciekłym azotem).
- Laseroterapię.
- Elektrokoagulację.
- Leczenie farmakologiczne z zastosowaniem silniejszych środków keratolitycznych lub immunoterapii.
- Chirurgiczne usunięcie zmiany.
Dodatkowo, lekarz może zlecić badania dodatkowe, jeśli istnieje podejrzenie, że kurzajki są objawem innej choroby ogólnoustrojowej. Warto pamiętać, że samoleczenie, zwłaszcza w przypadku rozległych zmian lub braku poprawy, może prowadzić do pogorszenia stanu, rozprzestrzenienia infekcji lub powstania nieestetycznych blizn. Dlatego też, w obliczu jakichkolwiek wątpliwości lub niepokojących objawów, wizyta u lekarza jest najbezpieczniejszym i najskuteczniejszym rozwiązaniem.
Metody leczenia i zapobiegania powstawaniu kurzajek
Leczenie kurzajek, wywoływanych przez wirusa HPV, ma na celu usunięcie istniejących zmian oraz zapobieganie ich nawrotom i rozprzestrzenianiu się. Istnieje wiele metod terapeutycznych, od domowych sposobów po zaawansowane procedury medyczne. Wybór metody zależy od rodzaju, lokalizacji, wielkości kurzajki oraz indywidualnej reakcji pacjenta. Jedną z najpopularniejszych metod jest terapia miejscowa z wykorzystaniem preparatów dostępnych w aptekach, takich jak maści, płyny czy plastry zawierające substancje keratolityczne, np. kwas salicylowy lub mocznik. Działają one poprzez stopniowe złuszczanie zrogowaciałego naskórka, doprowadzając do usunięcia brodawki. Skuteczność tej metody wymaga regularności i cierpliwości, a proces leczenia może trwać kilka tygodni.
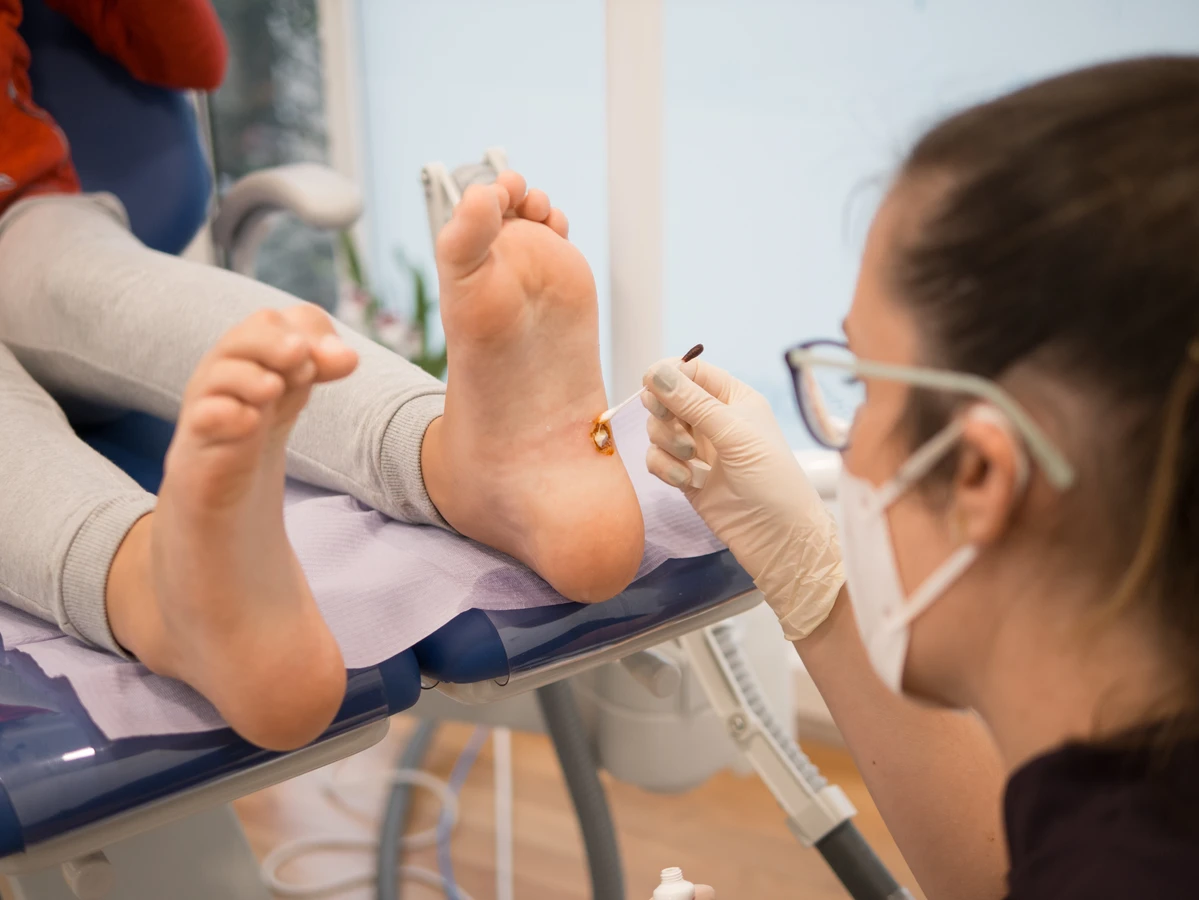
Krioterapię, czyli wymrażanie kurzajek ciekłym azotem, wykonuje się zazwyczaj w gabinecie lekarskim. Niska temperatura powoduje zniszczenie komórek wirusowych i usunięcie zmiany. Zabieg może być nieco bolesny, a po jego wykonaniu pojawia się pęcherz, który po kilku dniach odpada wraz z brodawką. Czasem konieczne jest powtórzenie zabiegu. Laseroterapia to kolejna skuteczna metoda, polegająca na precyzyjnym niszczeniu brodawki za pomocą wiązki lasera. Metoda ta jest stosunkowo mało inwazyjna, a okres rekonwalescencji jest krótki. Elektrokoagulacja, czyli wypalanie zmiany prądem elektrycznym, jest również stosowana, szczególnie w przypadku zmian trudno dostępnych lub opornych na inne metody.
W przypadku trudnych do leczenia lub rozległych kurzajek, lekarz może zastosować immunoterapię, która ma na celu pobudzenie układu odpornościowego do walki z wirusem HPV. Może to obejmować aplikację substancji uczulających na skórę lub wstrzykiwanie antygenów wirusowych. W skrajnych przypadkach, gdy inne metody zawiodą, możliwe jest chirurgiczne usunięcie kurzajki, choć wiąże się to z ryzykiem powstania blizny.
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem HPV. Kluczowe zasady obejmują:
- Unikanie bezpośredniego kontaktu ze skórą osób z widocznymi kurzajkami.
- Zachowanie higieny osobistej, zwłaszcza po skorzystaniu z miejsc publicznych (baseny, siłownie, sauny).
- Noszenie obuwia ochronnego (np. klapków) w miejscach narażonych na obecność wirusa.
- Dbanie o stan skóry – unikanie jej przesuszenia i pękania poprzez regularne nawilżanie.
- Nie dzielenie się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy narzędzia do pielęgnacji stóp.
- Wzmocnienie układu odpornościowego poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu.
- W przypadku posiadania kurzajek, unikanie ich drapania, gryzienia czy drapania, co może prowadzić do rozprzestrzeniania się wirusa na inne części ciała.
Ważne jest, aby pamiętać, że kurzajki mogą nawracać, nawet po skutecznym leczeniu, dlatego regularne obserwowanie skóry i stosowanie się do zasad profilaktyki jest kluczowe w długoterminowej perspektywie.
„`